бабы что за лекарства
Бета-адреноблокаторы III поколения в лечении сердечно-сосудистых заболеваний
Современную кардиологию невозможно представить без препаратов группы бета-адреноблокаторов, которых в настоящее время известно более 30 наименований.
Современную кардиологию невозможно представить без препаратов группы бета-адреноблокаторов, которых в настоящее время известно более 30 наименований. Необходимость включения бета-адреноблокаторов в программу лечения сердечно-сосудистых заболеваний (ССЗ) очевидна: за последние 50 лет кардиологической клинической практики бета-адреноблокаторы заняли прочные позиции в профилактике осложнений и в фармакотерапии артериальной гипертонии (АГ), ишемической болезни сердца (ИБС), хронической сердечной недостаточности (ХСН), метаболическом синдроме (МС), а также при некоторых формах тахиаритмий. Традиционно в неосложненных случаях медикаментозное лечение АГ начинают с бета-адреноблокаторов и диуретиков, снижающих риск развития инфаркта миокарда (ИМ), нарушения мозгового кровообращения и внезапной кардиогенной смерти.
Концепция опосредованного действия лекарственных средств через рецепторы тканей различных органов была предложена N.?Langly в 1905 г., а в 1906 г. H.?Dale подтвердил ее в практике.
В 90-е годы было установлено, что бета-адренорецепторы подразделяются на три подтипа:
Способность блокировать влияние медиаторов на бета1-адренорецепторы миокарда и ослабление влияния катехоламинов на мембранную аденилатциклазу кардиомиоцитов с уменьшением образования циклического аденозинмонофосфата (цАМФ) определяют основные кардиотерапевтические эффекты бета-адреноблокаторов.
Антиишемический эффект бета-адреноблокаторов объясняется снижением потребности миокарда в кислороде, вследствие уменьшения частоты сердечных сокращений (ЧСС) и силы сердечных сокращений, возникающих при блокировании бета-адренорецепторов миокарда.
Бета-блокаторы одновременно обеспечивают улучшение перфузии миокарда за счет уменьшения конечного диастолического давления в левом желудочке (ЛЖ) и увеличения градиента давления, определяющего коронарную перфузию во время диастолы, длительность которой увеличивается в результате урежения ритма сердечной деятельности.
Антиаритмическое действие бета-адреноблокаторов, основанное на их способности уменьшать адренергическое влияние на сердце, приводит к:
Бета-адреноблокаторы повышают порог возникновения фибрилляции желудочков у больных острым ИМ и могут рассматриваться как средства профилактики фатальных аритмий в остром периоде ИМ.
Гипотензивное действие бета-адреноблокаторов обусловлено:
Препараты из группы бета-адреноблокаторов отличаются по наличию или отсутствию кардиоселективности, внутренней симпатической активности, мембраностабилизирующим, вазодилятирующим свойствам, растворимости в липидах и воде, влиянию на агрегацию тромбоцитов, а также по продолжительности действия.
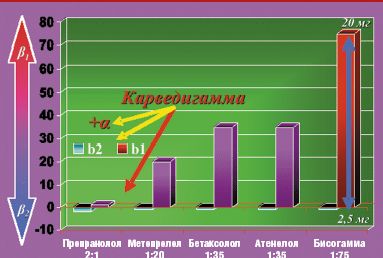
Влияние на бета2-адренорецепторы определяет значительную часть побочных эффектов и противопоказаний к их применению (бронхоспазм, сужение периферических сосудов). Особенностью кардиоселективных бета-адреноблокаторов по сравнению с неселективными является большое сродство к бета1-рецепторам сердца, чем к бета2-адренорецепторам. Поэтому при использовании в небольших и средних дозах эти препараты оказывают менее выраженное влияние на гладкую мускулатуру бронхов и периферических артерий. Следует учитывать, что степень кардиоселективности неодинакова у различных препаратов. Индекс ci/бета1 к ci/бета2, характеризующий степень кардиоселективности, составляет 1,8:1 для неселективного пропранолола, 1:35 — для атенолола и бетаксолола, 1:20 — для метопролола, 1:75 — для бисопролола (Бисогамма). Однако следует помнить, что селективность дозозависима, она снижается с повышением дозы препарата (рис. 1).
В настоящее время клиницисты выделяют три поколения препаратов с бета-блокирующим эффектом.
I поколение — неселективные бета1- и бета2-адреноблокаторы (пропранолол, надолол), которые наряду с отрицательными ино-, хроно- и дромотропными эффектами обладают способностью повышать тонус гладкой мускулатуры бронхов, сосудистой стенки, миометрия, что существенно ограничивает их использование в клинической практике.
II поколение — кардиоселективные бета1-адреноблокаторы (метопролол, бисопролол), благодаря высокой селективности в отношении бета1-адренорецепторов миокарда обладают более благоприятной переносимостью при длительном применении и убедительной доказательной базой долгосрочного прогноза жизни при лечении АГ, ИБС и ХСН.
В середине 1980-х годов на мировом фармацевтическом рынке появились бета-адреноблокаторы III поколения с низкой селективностью к бета1, 2-адренорецепторам, но с сочетанной блокадой альфа-адренорецепторов.
Препараты III поколения — целипролол, буциндолол, карведилол (его дженерический аналог с брендовым названием Карведигамма®) обладают дополнительными вазодилятирующими свойствами за счет блокады альфа-адренорецепторов, без внутренней симпатомиметической активности.
В 1982–1983 годах в научной медицинской литературе появились первые сообщения о клиническом опыте применения карведилола при лечении ССЗ.
Ряд авторов выявили протективное действие бета-адреноблокаторов III поколения на клеточные мембраны. Это объясняется, во-первых, ингибированием процессов перекисного окисления липидов (ПОЛ) мембран и антиоксидантным действием бета-блокаторов и, во-вторых, снижением влияния катехоламинов на бета-рецепторы. Некоторые авторы связывают мембранстабилизирующее действие бета-блокаторов с изменением проводимости натрия через них и ингибированием ПОЛ.
Указанные дополнительные свойства расширяют перспективы применения данных лекарственных средств, поскольку нивелируют характерное для первых двух поколений отрицательное влияние на сократительную функцию миокарда, углеводный и липидный обмен и в то же время обеспечивают улучшение перфузии тканей, позитивное влияние на показатели гемостаза и уровень оксидативных процессов в организме.
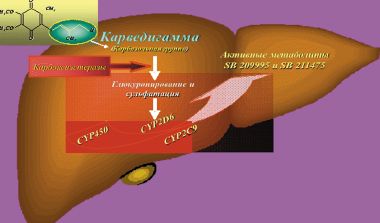
Карведилол метаболизируется в печени (глюкуронирование и сульфатация) с помощью ферментной системы цитохрома Р450, с использованием семейства ферментов — CYP2D6 и CYP2C9. Антиоксидантное действие карведилола и его метаболитов обусловлено наличием в молекулах карбазольной группы (рис. 2).
Метаболиты карведилола — SB 211475, SB 209995 угнетают ПОЛ в 40–100 раз активнее, чем сам препарат, а витамин Е — примерно в 1000 раз.
Применение карведилола (Карведигаммы®) при лечении ИБС
Согласно результатам целого ряда завершенных многоцентровых исследований, бета-адреноблокаторы оказывают выраженный антиишемический эффект. Необходимо отметить, что антиишемическая активность бета-адреноблокаторов соизмерима с активностью антагонистов кальция и нитратов, но, в отличие от этих групп, бета-адреноблокаторы не только улучшают качество, но и увеличивают продолжительность жизни пациентов с ИБС. Согласно результатам метаанализа 27 многоцентровых исследований, в которых приняло участие более 27 тыс. человек, селективные бета-адреноблокаторы без внутренней симпатомиметической активности у больных с острым коронарным синдромом в анамнезе снижают риск развития повторного ИМ и смертность от инфаркта на 20% [1].
Однако не только селективные бета-адреноблокаторы положительно влияют на характер течения и прогноз у пациентов с ИБС. Неселективный бета-адреноблокатор карведилол также продемонстрировал очень хорошую эффективность у больных со стабильной стенокардией. Высокая антиишемическая эффективность данного препарата объясняется наличием дополнительной альфа1-блокирующей активности, способствующей дилятации коронарных сосудов и коллатералей постстенотической области, а значит — улучшению перфузии миокарда. Кроме того, карведилол обладает доказанным антиоксидантным эффектом, связанным с захватом свободных радикалов, высвобождающихся в период ишемии, что обусловливает его дополнительное кардиопротекторное действие. Одновременно карведилол блокирует апоптоз (программируемая смерть) кардиомиоцитов в зоне ишемии, сохраняя объем функционирующего миокарда. Как было показано, метаболит карведилола (ВМ 910228) обладает меньшим бета-блокирующим эффектом, но является активным антиоксидантом, блокируя перекисное окисление липидов, «отлавливая» активные свободные радикалы OH–. Этот дериват сохраняет инотропный ответ кардиомиоцитов на Ca++, внутриклеточная концентрация которого в кардиомиоците регулируется Ca++-насосом саркоплазматического ретикулума. Поэтому карведилол оказывается более эффективным в лечении ишемии миокарда через ингибирование повреждающего действия свободных радикалов на липиды мембран субклеточных структур кардиомиоцитов [2].
Благодаря этим уникальным фармакологическим свойствам, карведилол может превосходить традиционные бета1-селективные адреноблокаторы в плане улучшения перфузии миокарда и способствовать сохранению систолической функции у больных ИБС. Как показано Das Gupta et al., у больных с дисфункцией ЛЖ и сердечной недостаточностью, развившейся вследствие ИБС, монотерапия карведилолом снижала давление наполнения, а также увеличивала фракцию выброса (ФВ) ЛЖ и улучшала показатели гемодинамики, при этом не сопровождаясь развитием брадикардии [3].
Согласно результатам клинических исследований у больных хронической стабильной стенокардией, карведилол снижает ЧСС в покое и при физической нагрузке, а также увеличивает ФВ в покое. Сравнительное исследование карведилола и верапамила, в котором принимало участие 313 пациентов, показало, что, по сравнению с верапамилом, карведилол в большей степени уменьшает ЧСС, систолическое АД и произведение ЧСС ´ АД при максимально переносимой физической нагрузке. Более того, карведилол обладает более благоприятным профилем переносимости [4].
Важно, что карведилол, по-видимому, более эффективен при лечении стенокардии, чем обычные бета1-адреноблокаторы. Так, в ходе 3-месячного рандомизированного многоцентрового двойного слепого исследования карведилол напрямую сравнивали с метопрололом у 364 пациентов со стабильной хронической стенокардией. Они принимали карведилол по 25–50 мг два раза в сутки или метопролол по 50–100 мг два раза в сутки [5]. В то время как оба препарата продемонстрировали хорошее антиангинальное и противоишемическое действие, карведилол более значительно увеличивал время до депрессии сегмента ST на 1 мм при физической нагрузке, чем метопролол. Переносимость карведилола была очень хорошей, и, что важно, при увеличении дозы карведилола не произошло заметных изменений типов нежелательных явлений.
Примечательно, что карведилол, не обладающий, в отличие от других бета-адреноблокаторов, кардиодепрессивным действием, улучшает качество и продолжительность жизни пациентов с острым ИМ (CHAPS) [6] и постинфарктной ишемической дисфункцией ЛЖ (CAPRICORN) [7]. Многообещающие данные были получены в ходе исследования Carvedilol Heart Attack Pilot Study (CHAPS) — пилотного исследования влияния карведилола на развитие ИМ. Это было первое рандомизированное исследование, в котором сравнивали карведилол с плацебо у 151 больного после острого ИМ. Лечение начинали в течение 24 часов с момента появления болей в грудной клетке, а дозу препарата увеличивали до 25 мг два раза в сутки. Главными конечными точками исследования были функция ЛЖ и безопасность препарата. Больных наблюдали в течение 6 месяцев с момента начала заболевания. Согласно полученным данным, частота развития серьезных кардиальных событий уменьшилась на 49%.
Полученные в ходе исследования CHAPS эхографические данные 49 пациентов со сниженной ФВ ЛЖ (
А. М. Шилов*, доктор медицинских наук, профессор
М. В. Мельник*, доктор медицинских наук, профессор
А. Ш. Авшалумов**
*ММА им. И. М. Сеченова, Москва
**Клиника Московского института кибернетической медицины, Москва
Обзор таблеток от повышенного давления нового поколения
Частое повышение показателей артериального давления (АД) – причина развития серьезных заболеваний (инсульт, инфаркт миокарда и пр.). Гипертоническая болезнь в России диагностируется у каждого третьего человека преклонного возраста. Для борьбы с гипертонией многим пациентам приходится принимать препараты на протяжении всей жизни, чтобы исключить осложнения.
Современные фармакологические компании предлагают большой выбор лекарственных средств, эффективных при гипертонии. Если не знаете, как выбрать таблетки от повышенного давления, ознакомьтесь с рейтингом, представленным ниже. В ТОП вошли лучшие медикаменты с учетом эффективности, стоимости и отзывов.
Классификация препаратов от повышенного давления
Причины гипертонии
Когда нужно вызвать врача на дом при повышении давления?
Общепринятые показатели АД – 120/80. Параметры могут незначительно варьировать в зависимости от времени суток, физической активности и возраста человека.
Таблица – Показатели артериального давления и рекомендации
Бета блокаторы: разновидности, показания к назначению
Препараты, относящиеся к группе бета-блокаторов, при попадании в кровь отключают бета-адренорецепторы. При лечении сердечно-сосудистой системы эта группа лекарственных средств становится неотъемлемой частью терапии.
Бета адреноблокаторы — что это и зачем они нужны
Бета-блокаторами называют препараты, которые выступают в роли веществ, противостоящих адреналину и норадреналину — двум гормонам, которые вырабатываются организмом в ответ на нагрузку любого типа, будь то умственный или физический труд.
Адреналин обладает свойством повышать артериальное давление и увеличивать частоту сердечных сокращений. Он увеличивает проницаемость мембран клеток, что позволяет глюкозе легче сквозь нее проникать, а также вызывает сокращение стенок сосудов брюшной полости, сужая их. Одновременно с этим адреналин расширяет сосуды мышечных волокон.
Норадреналин в свою очередь активирует кровоток, повышает скорость распада гликогена. При выбросе норадреналина в кровь человек всегда проявляет агрессию — так действует вещество на эмоциональный фон. И наоборот, когда человека охватывает ярость, повышается выброс норадреналина. Вместе с адреналином норадреналин является еще одним гормоном, обладающим сосудосуживающим действием.
Благодаря приему бета-блокаторов удается снизить интенсивность импульсного потока, проходящего сквозь атриовентрикулярный узел, что снижает скорость проведения импульсов. Одновременно, препараты снижают выработку ренина, повышающего давления в результате сужения сосудов, благодаря чему они способствуют расслаблению и расширению сосудистой стенки. Еще один важный эффект бета-блокаторов — снижение силы, с которой сердце выталкивает кровь. Происходит это в большей степени из-за того, что препараты блокируют кальциевые каналы, за счет чего происходит снижение уровня кальция в клетках тканей сердца.
Разновидности бета-блокаторов
Все препараты из группы бета-блокаторов можно разделить на два типа:
Селективность определяется воздействием на два типа бета-адренорецепторов. Бета1-адренорецепторы находятся в сердце, а бета2-адренорецепторы — преимущественно в периферических сосудах и бронхах. Селективность препарата говорит о процентном соотношении его воздействия на первый или второй тип рецепторов. Неселективные, соответственно, воздействуют на все адренорецепторы, не видя между ними разницы
Кроме того, бета-блокаторы подразделяются на группы по способности растворяться в воде или жирах. Об этом говорят два показателя: гидрофильность и липофильность. Препараты, растворимые в воде, имеют низкую проницаемость через гематоэнцефалический барьер, благодаря чему почти не вызывают нарушения сна, не становятся причиной ночных кошмаров. Но такие препараты требуют контроля состояния почек, потому как при снижении функции фильтрующего органа, вещество может накапливаться. При заболеваниях почек требуется корректировка дозы бета-блокаторов в меньшую сторону.
Бета блокаторы: список препаратов
Препараты, относящиеся к группе бета-блокаторов, различаются по своей селективности, способности преодолевать ГЭБ и длительности действия. Например, препаратами длительного действия, прием которых может осуществляться один раз в сутки для достижения ожидаемого эффекта, являются:
Кардиоселективными называют следующие бета-блокаторы:
Препараторы выбора в кардиологической практике: в–блокаторы
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Механизм действия и основные характеристики
Показания и противопоказания к назначению БАБ в практике кардиолога
БАБ применяются для лечения АГ, всех форм ИБС (стабильной и нестабильной стенокардии, инфаркта миокарда (ИМ)), разнообразных нарушений сердечного ритма, ХСН, гипертрофической кардиомиопатии (ГКМП), а также используются для вторичной профилактики после перенесенного ИМ и хирургической реваскуляризации миокарда. Противопоказаниями к применению БАБ являются: – атрио–вентрикулярная блокада II–III степени (если не имплантирован искусственный водитель ритма); – острая сердечная недостаточность (отек легких, кардиогенный шок); – брадикардия с ЧСС менее 50 в минуту; – артериальная гипотензия (систолическое АД менее 100 мм рт.ст.); – бронхиальная астма и хроническая обструктивная болезнь легких (ХОБЛ); – синдром слабости синусового узла. В качестве побочных реакций лечения БАБ могут рассматриваться все фармакологические эффекты, перечисленные выше. Основные побочные (нежелательные) явления при терапии БАБ: – синдром (феномен) отмены; – обострение бронхиальной астмы или другого хронического обструктивного заболевания легких; – нарушение половой функции у мужчин; – усугубление «перемежающейся хромоты» (вплоть до появления боли в покое), синдрома Рейно и в единичных случаях – спонтанной (вазоспастической) стенокардии; – развитие гипогликемии при одновременном назначении БАБ и инсулина или пероральных сахароснижающих препаратов, особенно у больных с лабильным течением сахарного диабета; – усиление гипертензивной реакции на отмену клонидина или при феохромоцитоме; Нижеописанные нежелательные явления встречаются при «стартовом» назначении высоких доз препарата, отсутствии режима титрации доз, контроля и т.д.: – брадикардия с ЧСС менее 50 в минуту; – синдром слабости синусового узла; – атрио–вентрикулярная блокада II–III степени; – артериальная гипотензия (систолическое АД ниже 100 мм рт.ст.); – развитие острой или декомпенсация ХСН.
Ишемическая болезнь сердца
В настоящее время общепризнано, что основу антиишемического действия БАБ составляетих способность снижать потребление миокардом кислорода за счет уменьшения ЧСС, сократительной способности миокарда и системного АД. В то же время увеличение продолжительности перфузии миокарда в диастолу в результате снижения ЧСС способствует улучшению доставки кислорода к миокарду. Позитивными при терапии ИБС являются такие эффекты, как антиаритмическая, в т.ч. антифибрилляторная активность, антиагрегантное действие БАБ. Теоретическая польза применения БАБ при ИБС подтверждена результатами клинических исследований, доказавших как высокую антиангинальную эффективность, так и положительное влияние этого класса лекарственных препаратов на прогноз больных. У больных, перенесших ИМ, снижение риска смерти составляет, в среднем, 25% на фоне терапии БАБ.
Применение ? –блокаторов, особенно бисопролола (Бисогамма), улучшает прогноз ИБС .
Нарушения сердечного ритма
Результаты многочисленных исследований демонстрируют высокую эффективность БАБ в лечении наджелудочковых и желудочковых аритмий, а также в коррекции ЧСС у больных как с синусовой тахикардией, так и с фибрилляцией предсердий. Особенно важное значение БАБ приобрели в связи с их способностью предотвращать развитие жизнеопасных желудочковых аритмий у больных с высоким риском внезапной смерти (перенесенный ИМ, ХСН, АГ). Мета–анализ результатов лечения данной категории пациентов показал, что применение БАБ приводит к снижению риска смерти от сердечно–сосудистых причин на 30–50% . Гипертрофическая кардиомиопатия БАБ являются препаратами выбора в фармакотерапии гипертрофической кардиомиотерапии (ГКМП). При обструктивной форме ГКМП не показаны препараты с вазодилатирующими свойствами и ВСА. Для профилактики жизнеопасных желудочковых аритмий (основной причины смерти больных ГКМП) длительно назначаются большие дозы препаратов, в частности, пропранолол – не менее 320 мг в сутки.
Хроническая сердечная недостаточность
БАБ противодействуют неблагоприятным повреждающим эффектам избыточной и длительной активации симпатической нервной системы при ХСН, а благодаря торможению секреции ренина, они также снижают патологическую активность ренин–ангиотензин–альдостероновой системы. К настоящему времени завершено более 20 плацебо–контролируемых клинических исследований эффективности и безопасности БАБ в лечении больных с ХСН на фоне систолической дисфункции левого желудочка как ишемического, так и неишемического генеза. Продемонстрировано существенное улучшение прогноза пациентов с ХСН в результате длительного лечения селективными препаратами – бисопрололом, метопролола сукцинатом, карведилолом. В исследовании CIBIS II на фоне применения бисопролола снижение риска общей смерти составило 34%. Лечение бисопрололом приводило к достоверному уменьшению потребности в госпитализациях из–за декомпенсации ХСН. В исследовании MERIT–HF у больных, получавших метопролол–ретард, по сравнению с группой плацебо, снижение риска смерти также составило 34%. А в другом исследовании – COPERNICUS (с карведилолом) снижение риска смерти составило 35%. Однако в исследовании BEST (с буциндололом) и MDS (с метопрололом короткого действия) положительного эффекта на выживаемость пациентов с ХСН не отмечалось. Позитивное влияние терапии на прогноз больных с АГ, острыми и хроническими формами ИБС, ХСН, нарушениями сердечного ритма не вызывает сомнений, поэтому задача врачей заключается в более широком их применении.
Если у Вас повышенное артериальное давление… Несколько простых советов как снизить артериальное давление и быть здоровым
ЕСЛИ У ВАС ПОВЫШЕННОЕ АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ…
НЕСКОЛЬКО ПРОСТЫХ СОВЕТОВ КАК СНИЗИТЬ АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ И БЫТЬ ЗДОРОВЫМ
Татьяна Алексеевна Петричко,
зав. кафедрой ОВП и профилактической медицины
КГБОУ ДПО ИПКСЗ, д.м.н.
Артериальная гипертония – одно из наиболее распространённых хронических заболеваний современности. В настоящее время в России около 40% населения страдают артериальной гипертонией. У многих пациентов артериальная гипертония длительное время может протекать бессимптомно, не влияя на общее самочувствие. При многолетнем течении этого заболевания организм постепенно адаптируется к высокому давлению, и самочувствие человека может оставаться сравнительно неплохим. При этом повышенное артериальное давление оказывает неблагоприятное воздействие на кровеносные сосуды и внутренние органы: головной мозг, сердце, почки. Это нередко приводит к таким серьёзным осложнениям, как инсульт, ишемическая болезнь сердца (стенокардия), инфаркт миокарда, сердечная и почечная недостаточность.
Помните! Артериальная гипертония – хроническое заболевание, которое постоянно и неуклонно прогрессирует при отсутствии лечения. Однако эту болезнь можно контролировать! Для эффективного снижения артериального давления и риска сердечно-сосудистых осложнений важно регулярно принимать лекарства и поддерживать здоровый образ жизни.
Что нужно делать при обнаружении повышенного артериального давления?
При обнаружении повышения артериального давления необходимо незамедлительно обратиться к врачу для выявления причины заболевания и определения тактики лечения.
Помните! Ни в коем случае не следует заниматься самолечением. Нельзя слушать советы знакомых и родственников, страдающих артериальной гипертонией и употреблять для лечения те же лекарства, которые принимают они. Поскольку причина и течение заболевания у каждого человека различны, то и лечение для одних может быть полезным, а для других бесполезным или даже вредным. Только врач может определить необходимую тактику лечебных мероприятий для каждого больного.
С чего необходимо начинать лечение повышенного артериального давления?
Для того, чтобы предотвратить возникновение или прогрессирование уже имеющийся артериальной гипертонии, необходимо снижать массу тела, отказаться от некоторых вредных привычек, таких как курение, злоупотребление алкоголем, чрезмерное употребление соли.
Принимать гипотензивные препараты – лекарства снижающие артериальное давление.
Когда нужно начинать постоянный прием таблеток?
При каком давлении нужно постоянно принимать таблетки?
Если Ваше давление в основном Выше 140/90, пусть это даже будет 150/95 и особенно если периодически бывают кризы таблетки уже нужно принимать. Принцип лечения артериальной гипертонии состоит в том, чтобы на фоне приема лекарств уровень артериального давления не выходил за пределы нормальных значений, сто создает условия для нормального функционирования всех жизненно важных органов и систем организма.
Какова цель постоянного приема гипотензивных?
Помните! Артериальная гипертония является хроническим заболеванием и, как и все хронические заболевания требует постоянного и непрерывного лечения. Прекращение приема лекарственных средств неминуемо приведет к рецидиву повышения артериального давления и развития осложнений.
Какой нужен препарат?
На этот вопрос нужно отвечать только вместе с врачом. В настоящее время для лечения гипертонии существует большой арсенал лекарственных средств, обеденных в 5 групп препаратов. Каждая из этих групп имеет свои противопоказания, особенности назначения в зависимости от сопутствующих заболеваний, возраста и т.д
Группы антигипертензивных препаратов
атенолол, метопролол, бисопролол, бетаксолол
Нифедипин, амлодипин, лерканидипин, феллодипин, нитрондипин
Каптоприл, эналоприл, перендоприл, лизиноприл, фозтноприл
IV группа — Блокаторы АТ рецепторов
Лозартан, вальсортан, эпросартан, телмисартан, олмесартан, Азилсартан
V группа – Мочегонные
Помните! Только врач может назначить лекарства и определить их дозировки.
На что действуют эти препараты?
На факторы, от которых зависит уровень АД, главные из них Вам уже хорошо знакомы: спазм (сужение) сосудов, усиленная работа сердца, задержка жидкости. Поговорим об этом чуть подробнее.
От чего зависит уровень артериального давления?
Какие же факторы выделяются и как на них воздействовать?
— если из крана жидкость поступает под давлением, то и давление в трубе повысится; здесь нужны бета-блокаторы.
— если уменьшить просвет трубы, то давление тоже повысится; просвет трубы увеличивают антагонисты кальция, ингибиторы АПФ, блокаторы АТ-рецепторов.
— если увеличить количество жидкости в цистерне, то давление в системе тоже повысится; на этот фактор могут повлиять мочегонные.
Кто решает вопрос о группе препарата?
Врач с учетом особенностей Вашего организма и других факторов, принимает решение с какой группы препаратов следует начать лечение.
Как он решает вопрос о дозировке?
Обычно лечение начинают с самой маленькой дозы. Вы ее принимаете в течение 5-7 дней и контролируете в дневнике давление АД следует измерять как минимум 2 раза в день, желательно в одни и те же часы). Оно обычно немного снижается. Через 5 дней доза увеличивается и снова в течение 5 дней Вы продолжаете контроль давления. Оно еще немного снизится. Если АД не стало 140/90, то дозу продолжают постепенно увеличивать до тех пор, пока АД не дойдет до безопасных пределов.
А как поступить, если давление все-таки не доходит до безопасных пределов?
Долго ли продолжается подбор схемы?
Что требуется от Вас при подборе дозы?
Регулярное измерение АД и ведение дневника. Без этого работа по подбору дозы превращается в самообман.
Может ли врач подобрать нужную схему без Вашего участия?
Никогда. Любое решение он принимает только, ориентируясь на реакцию со стороны АД. Эту реакцию можно увидеть только из дневников. Без знания Ваших ежедневных показаний давления нельзя принять правильное решение.
Нужно ли быстро снижать АД?
Если речь идет о планомерном подборе лечения, то нет. Многие больные годами жили с повышенными цифрами давления. Его быстрое снижение может привести наоборот к ухудшению самочувствия.
Продолжить тот же образ жизни (правильное питание и физические нагрузки) и прием подобранной гипотензивной схемы.
Что будет, если Вы перестанете принимать таблетки?
Давление снова начнет повышаться, иногда даже в виде криза.
Что мешает регулярному приему таблеток?
Какими побочными эффектами обладают гипотензивные препараты?
Каждый из антигипертензивных препаратов может обладать побочным эффектом.
Вероятность появления и выраженности побочного эффекта зависит от дозы: чем она выше, тем вероятнее риск развития побочных эффектов – именно поэтому врач стремиться к назначению оптимальных доз препаратов.
Частота развития побочного эффекта и его выраженность могут различаться у различных групп препаратов.
Помните! При появлении каких-либо новых симптомов или неприятных ощущений на фоне приема лекарств необходима консультация лечащего врача.
Можете ли высказать врачу свои пожелания по поводу гипотензивных, которые Вам будут рекомендованы?
Что же это за пожелания?
Во-первых, кратность приема. Есть таблетки, которые нужно принимать 1 или 2 раза в день, а есть те, которые нужно принимать 3 или 4.
Во-вторых, отсутствие побочных эффектов. Если Вы уже принимали какие-то таблетки и плохо их переносили, скажите об этом врачу.
В-третьих, стоимость. Имеются эффективные, удобные для приема с минимумов побочных действий препараты. Но стоимость их выше, чем аналогичных препаратов, которые уступают им по отдельным пунктам. Нет смысла начинать лечение дорогостоящими таблетками, если Вы в последующем не сможете из применять. Хотя всегда нужно помнить, что нет ничего дороже здоровья.
В-четвертых, эффективность контроля. Можно подобрать несколько схем, посчитать стоимость одного дня лечения, сопоставить, которая из них эффективнее и выбрать решение о том, что Вы предпочтете.
Что лучше всего может уменьшить стоимость лечения?
Правильное питание и физические упражнения. Эти факторы могут снизить АД на 10-20 мм. Если Вы их не придерживаетесь, тогда Вам придется платить за лишние таблетки.
Помните! Лечение – процесс, его успешность зависит и от врача, и от самого больного, а также особенностей медикаментозного препарата, его переносимости и побочных действий. Поэтому знание сущности заболевания, его основных причин, факторов, влияющих на его развитие и течение,-необходимый компонент комплекса лечения. Это важный шаг к сохранению здоровья.