барабанная полость и антрум пневматизированы что значит
Рентгенологические методы исследования носа и околоносовых пазух
Такое ЛОР-заболевание, как синусит является в настоящее время самой распространённой ЛОР патологией. Пациенты с воспалительными процессами околоносовых пазух (ОНП) составляют в настоящее время около 40% всех госпитализированных в ЛОР-стационары больных. Основным методом диагностики заболеваний ОНП является рентгенологический.
Принято различать следующие парные ОНП, расположенные в одноименных костях (рис. 1):
В ряде случаев к околоносовым пазухам относят также воздушные полости, встречающиеся редко у отдельных пациентов и расположенные в толще носовой перегородки носовых раковин (буллы раковин). Эти полости, выстланные эпителием, почти никогда не имеют сообщения с полостью носа и поэтому не могут считаться истинными пазухами носа.
У новорожденного ребенка развиты только верхнечелюстная и решетчатая пазухи (рис. 3), представляющие собой полости, объёмом менее миллилитра. К 2 – 3 годам становится пневматизированной клиновидная пазуха, к 5 – 6 годам – лобная. Окончательное развитие пазух носа достигается к 20 годам.
Недоразвитие лобных пазух или их гипоплазия встречается у каждого 10-го человека. Недоразвитие других пазух отмечается достаточно редко. Может быть односторонняя гипо- и аплазия верхнечелюстных, клиновидных и лобных пазух, что обязательно надо отметить в описании рентгенограммы. Это создаёт трудности при диагностике синусита и пункции такой пазухи (рис.4). Возможна избыточная пневматизация ОНП, чаще лобной и клиновидной.
Рентгенограмма черепа не позволяет оценить состояние всех ОНП. Для получения качественного изображения ОНП необходимо проводить исследование в специальной проекции.
Различают следующие виды проекций:
Носоподбородочная проекция выполняется при вертикальном положении пациента (сидя, стоя). Пациента просят открыть рот и прижаться им к экрану (рис. 5). Центральный луч направлен перпендикулярно к кассете и проходит в сагиттальном направлении на уровне наружных углов глазниц. Видны хорошо все передние пазухи (лобные, решетчатые, верхнечелюстные). В проекции открытого рта можно увидеть клиновидную пазуху (рис. 1).
Иногда в таком положении пирамиды височных костей всё равно наслаиваются на нижние отделы верхнечелюстных пазух и рекомендуют выполнять подбородочную (переднюю полуаксиальную) проекцию, когда сидящий больной касается кассеты подбородком.
Линия, соединяющая наружный слуховой проход и подбородок (ментальная) перпендикулярна к плоскости кассеты. Центральный луч идет через крылья носа параллельно ментальной линии. Решетчатая пазуха в этом случае видна плохо из-за наслоения передних клеток на задние и на скаты носа. Лобные пазухи смотрятся увеличенными.
Носолобная проекция используется для изучения лобной и решетчатой пазух. Пациент прижимается к кассете лбом и кончиком носа. Центральный луч проходит перпендикулярно кассете через затылок.
В настоящее время наиболее часто применяется носоподбородочная проекция.
Обзорная рентгенография черепа в боковой проекции позволяет оценить глубину и состояние стенок лобных, клиновидных пазух, верхнечелюстных и носоглотки (рис. 6).
Иногда применяются специальные укладки для прицельного обследования конкретной пазухи: рентгенограмма по Г.М. Земцову для выявления клиновидной пазухи в проекции открытого рта (носоподбородочная укладка с максимальным запрокидыванием головы), по Я.А. Фастовскому прицельное обследование решетчатого лабиринта и другие.
Существуют сложности выполнения рентгенологических исследований подвижным и возбудимым пациентам, маленьким детям. Требуется их удерживать в нужном положении или проводить исследование под наркозом. В этом случае лечащий врач должен определить, насколько рентгенологическое исследование необходимо в постановке диагноза.
Иногда выполнению необходимой проекции препятствует тугоподвижность суставов (позвоночника, височно-нижнечелюстных) или ригидность мышц (например, ригидность мышц затылка при менингите).
Различают (рис.- схема 8):
Если в норме толщина слизистой оболочки в ОНП составляет 120 – 1000 мкм и не видна на рентгенограмме, то при воспалении и аллергическом отёке она может увеличиваться в десятки и сотни раз, давая пристеночное затемнение.
Вторая обязательная характеристика затемнения – интенсивность, означает степень задержки рентгеновского луча при прохождении через пазуху. Различают три её степени: малую, среднюю и высокую.
Высокая интенсивность означает полное поглощение рентгеновского излучения в ткани и соответствует костным структурам и рентгеноконтрастным инородным телам. В пазухе затемнение высокой интенсивности сравнивают с интенсивностью рядом расположенных костных образований: зубов, носовых костей. Высокую интенсивность затемнения в пазухах могут давать добавочные (суперкомплект) зубы, остеомы, отломки костей и инородные материалы (дробь, пули, пломбировочный материал, попавший в верхнечелюстную пазуху при лечении пульпита моляров или премоляров верхней челюсти, и т.п.).
Затемнение малой интенсивности соответствует серозному экссудату, отёку слизистой оболочки и выглядит на рентгенограмме лишь немного темнее орбит.
Средней интенсивности затемнение меньше задерживает рентгеновский луч, чем окружающие костные структуры, и соответствует мягкотканным образованиям (ими могут быть опухоли, кисты, полипы) или густому экссудату (гнойному или мукозному).
В разных пазухах могут быть разные патологические процессы и разная степень их выраженности. Например, левосторонний гнойный верхнечелюстной синусит и киста правой лобной пазухи.
Синусит характеризуется утолщением слизистой оболочки пазухи, наличием в ней экссудата, определяющего форму заболевания (гнойный, катаральный, серозный). При катаральном процессе в пазухе отмечается пристеночное затемнение, увеличение отёка может привести к равномерному тотальному затемнению. При экссудативной форме синусита выявляется затемнение в нижних отделах с верхним горизонтальным уровнем (рис. 9). Этот уровень не доходит до костных стенок пазухи при выраженном отёке ее слизистой оболочки.
Для правильной интерпретации рентгенологической картины важно знать данные клинического обследования: наличие гнойного секрета в полости носа, гипертермии тела, выраженности болевого синдрома. Болевой синдром может быть более выраженным при отёке в пазухе, нежели при её эмпиеме, когда происходит сдавление и гибель нервных окончаний. В подобных трудных случаях прибегают к компьютерной томографии или диагностической пункции пазух.
Дренирование экссудата рентгенологически проявляется восстановлением прозрачности, начиная с верхнемедиального угла верхнечелюстной пазухи и верхнего отдела лобной и клиновидной пазух. После рассасывания или удаления экссудата определяется утолщение слизистой оболочки в виде остаточных пристеночных наслоений, сохраняющихся несколько недель. Особенно это касается верхнечелюстных пазух, в которых уровень жидкости может быть за счет вводимого лекарства при предшествовавшем их дренировании.
В повседневной клинической практике целесообразно производить контрольные рентгенологические исследования непосредственно после окончания лечения только для определения состояния лобных пазух.
Хронический синусит не имеет характерных проявлений, но чаще встречаются продуктивные формы в виде затемнений округлой формы, исходящих из разных стенок пазух, соответствующих полипам, кистам (рис.10 а), гранулёмам. Последние могут быть одонтогенной (зубной) природы.
Большие кисты могут дать тотальное затемнение пазухи, симулирующее её эмпиему. От кисты следует отличать мукоцеле пазухи, не имеющее собственной оболочки и приводящее к растяжению стенок пазухи из-за облитерации её естественного соустья (рис.10 б). При растяжении пазухи воздухом в результате клапанного механизма также отмечается растяжение и истончение стенок, но пневматизация пазухи при этом повышена. При попадании в пазуху инородных тел (пломбировочного материала) возможно формирование вокруг них грибкового тела – мицетомы, имеющей округлые очертания на рентгенограмме (рис. 11).
Что такое мастоидит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Мисюрина Ю. В., ЛОРа со стажем в 20 лет.
Определение болезни. Причины заболевания
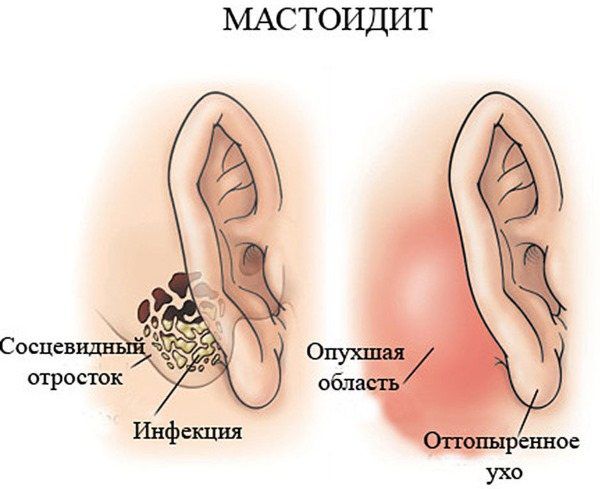
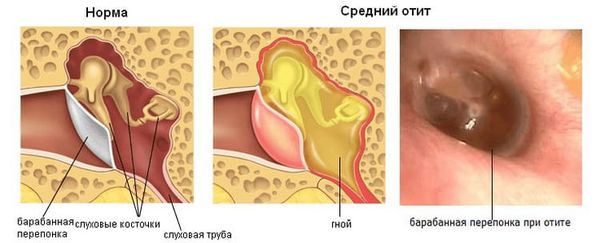
Мастоидит (Mastoiditis) — это деструктивное воспаление слизистой оболочки, надкостницы и кости сосцевидного отростка височной кости у взрослых и детей старше трёх лет. Течение болезни может быть острым или хроническим. Классические признаки мастоидита — оттопыренность ушной раковины, боль и выделения из уха.
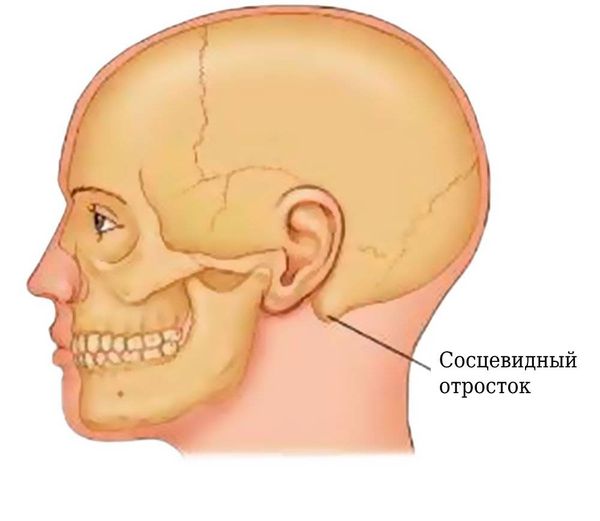
Сосцевидный отросток — это выступ в височной кости черепа, который расположен кзади от ушной раковины. Внутри находятся ячейки, которые разделены костными перемычками.
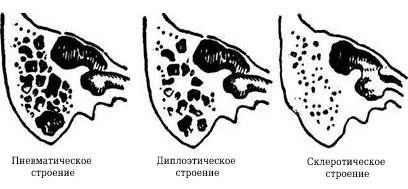
Строение сосцевидного отростка бывает разным. У одних людей ячейки крупные и заполнены воздухом (пневматическое строение), у других ячейки мелкие, и внутри у них костный мозг (диплоэтическое строение), у некоторых ячейки почти отсутствуют (склеротическое строение).
Мастоидит может возникнуть в любом возрасте. Чаще развивается у детей, больше всего случаев приходится в среднем на третий год жизни ребёнка. Особенно мастоидиту подвержены пациенты с пневматическим типом строения сосцевидного отростка.
Причины развития мастоидита и антрита
У детей чаще выявляют пневмококк, у взрослых помимо пневмококка обнаруживают и другие виды стрептококков — пиогенный и зеленящий. Самым агрессивным считается пневмококк, так как он может разрушать кость. В некоторых случаях вместе с бактериальной микрофлорой определяются хламидии и микоплазмы, которые тоже могут стать причиной мастоидита. При хроническом течении чаще встречаются синегнойные палочки и стафилококки.
Средний отит переходит в мастоидит, когда нарушается отток отделяемого из полости среднего уха. Причиной такого нарушения может быть:
2. Травматический мастоидит. Чаще всего развивается после удара, черепно-мозговой травмы или огнестрельного ранения.
Течение мастоидита во многом зависит от таких факторов, как состояние иммунитета, вид и агрессивность микрофлоры, а также сопутствующие болезни: первичный или вторичный иммунодефицит, сахарный диабет, аденоиды, искривление носовой перегородки, полипы носа и др.
При сопутствующих ЛОР-заболеваниях нарушается дыхание через нос, из-за чего ухудшается вентиляция и дренаж среднего уха. Это нарушает микробиологический баланс слизистой оболочки барабанной полости: на ней скапливается секрет, который становится питательной средой для микроорганизмов, численность патогенной флоры увеличивается, и возникает воспаление.
Симптомы мастоидита
Клиническая картина мастоидита индивидуальна, но во многих случаях у пациентов возникают схожие симптомы:
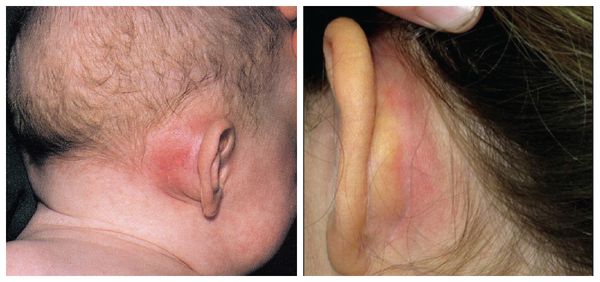
Чаще всего при мастоидите поражённое ухо становится красным и горячим на ощупь, ушная раковина «оттопыривается», а в области сосцевидного отростка появляется припухлость и покраснение.
Патогенез мастоидита
Механизм возникновения первичных мастоидитов связан с попаданием в сосцевидный отросток через кровеносные сосуды возбудителей сифилиса или туберкулёза и возникновением очага специфического воспаления.
При вторичном мастоидите инфекция сначала попадает в барабанную полость, чаще через слуховую трубу из носа и носоглотки. Возникает отёк, инфильтрация (проникновение клеток и жидкости из кровеносного русла в ткани) и воспаление слизистой оболочки среднего уха, слуховой трубы и ячеек сосцевидного отростка. Барабанная полость и ячейки заполняются гнойно-воспалительной жидкостью. Если лечение правильное и назначено вовремя, то воспаление постепенно стихает и пациент выздоравливает.
Если лечение неадекватное или несвоевременное, сформированный гнойный экссудат, стараясь найти выход, прорывает барабанную перепонку. Если этого не происходит или отверстие в барабанной перепонке слишком маленькое, расположено слишком высоко или спонтанно закрылось, гной не выходит. Он давит на слизистую оболочку ячеек сосцевидного отростка. Из-за длительного давления слизистая повреждается и воспаление переходит на костную ткань сосцевидного отростка.
Классификация и стадии развития мастоидита
Стадии развития мастоидита:
Осложнения мастоидита
Воспаление ячеек сосцевидного отростка может привести к опасным осложнениям.
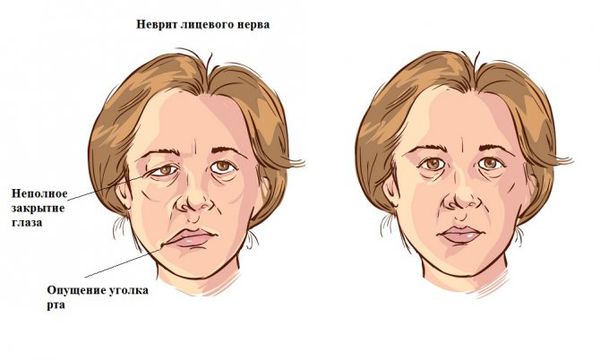
Неврит лицевого нерва и лабиринтит. Когда происходит гнойное расплавление сосцевидных ячеек, эти осложнения обнаруживают чаще всего. Неврит лицевого нерва проявляется параличом мышц лица на стороне поражения: больной не может улыбнуться, уголок рта опускается, из него течёт слюна, при попытке закрыть глаз на поражённой стороне веки смыкаются не полностью. Лабиринтит — это воспаление внутреннего уха, при котором резко ухудшается слух, появляется шум в ухе, головокружение с нарушением равновесия, сильной тошнотой и рвотой.
Орбитальные осложнения. К ним относятся панофтальмит (гнойное воспаление и расплавление всех структур и оболочек глазного яблока), эндофтальмит (воспаление внутри глазного яблока), флегмона глазницы и др. Симптомы: смещение глазного яблока кпереди и нарушение его подвижности, отёк век, их выраженное покраснение, нарушение зрения и местные боли.
Отогенный сепсис. Одно из самых опасных осложнений мастоидита. При сепсисе инфекция через кровь распространяется по всему организму. Состояние сопровождается полиорганной недостаточностью: нарушением работы почек, печени, лёгких, мозга и других органов. Возможен летальный исход.
Диагностика мастоидита
Сбор жалоб и анамнеза
При обращении к врачу пациент с мастоидитом может жаловаться на спонтанные боли за ухом, которые иногда распространяются в висок, темя, затылок, зубы, глазницу, реже боль затрагивает всю половину головы. Может ощущаться пульсация в сосцевидном отростке, шум в ухе и снижение слуха. Также пациентов часто беспокоит повышение температуры тела, слабость и головная боль.
Осмотр
Врач должен обратить внимание на системные и местные проявления. К системным относится лихорадка и плохое самочувствие пациента. Из местных проявлений можно увидеть:
Лабораторная диагностика
Инструментальная диагностика
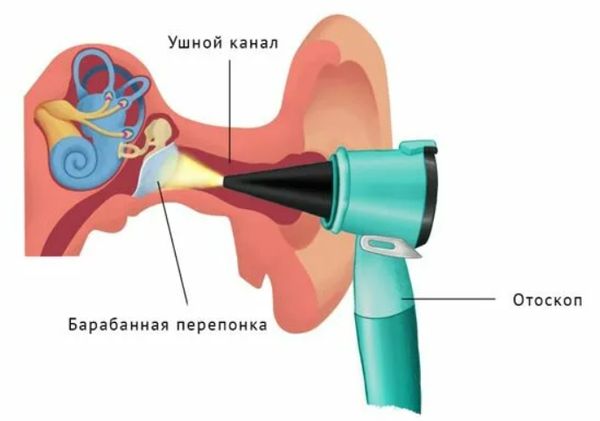
Отоскопия. Это осмотр барабанной перепонки через наружный слуховой проход с помощью воронки Зигле или отоскопа. Исследование безболезненное, проводится без анестезии. С его помощью можно выявить воспаление, перфорацию барабанной перепонки и гноетечение.
Признаком мастоидита при отоскопии является выпуклость задне-верхней части наружного слухового прохода. Также определяется симптом «пульсирующей капли», когда гной выходит через перфорацию в барабанной перепонке синхронно с пульсацией внутренней сонной артерии.
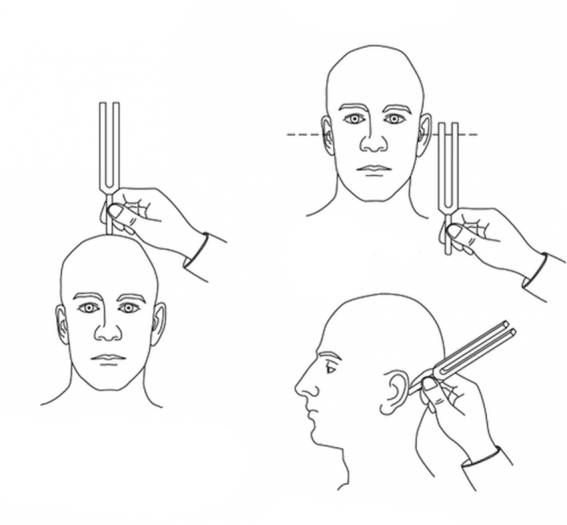
Исследование слуха. Проводится с помощью тональной аудиометрии или камертональных проб, которые помогают определить степень нарушения слуха.
Тональная аудиометрия — это измерение остроты слуха с помощью аппарата. Пациенту через наушники подаётся звук определённой интенсивности: когда больной его слышит, он нажимает на кнопку. Исследование позволяет определить вид и степень нарушения слуха. Его проводят в специально оборудованном кабинете. Объём необходимого обследования определяет сурдолог.
Тональная аудиометрия — субъективный метод, так как зависит от пациента, который может симулировать результат. По этой же причине аудиометрия не используется у детей младше 5–7 лет.
Камертональные пробы — это исследование слуха камертонами, издающими звук высокой или низкой частоты. В зависимости от того, слышит пациент звук или нет и как долго он его слышит, можно предположить вид поражения слуха. Исследование проводится в амбулаторном кабинете, специальная подготовка и анестезия не требуется.
Компьютерная томография (КТ) области сосцевидного отростка. Помогает чётко определить степень поражения ячеек. КТ является наиболее информативным методом обследования, в том числе и у детей.
Лечение мастоидита
Консервативное лечение мастоидита
Консервативное лечение проводится в экссудативной, т. е. начальной, стадии развития мастоидита, когда костные перемычки сосцевидного отростка и надкостница ещё не воспалены и нет осложнений в виде субпериостального абсцесса (гнойного поражения орбиты) и др.
Консервативная терапия подразумевает назначение местных и системных антибиотиков, которые направлены на уничтожение возбудителя. Это обязательный этап лечения. Врач подбирает препарат на основании результата бактериологического исследования, которое выявляет патогенный микроорганизм. До получения результата назначают антибиотик, который активен против самых частых возбудителей мастоидита. Антибиотикотерапию назначают не менее чем на 14 дней. Системное антибактериальное лечение, как правило, парентеральное: рекомендуется вводить препараты внутривенно или внутримышечно.
Также всем показаны противовоспалительные препараты (НПВС). Их назначают, чтобы купировать болевой синдром и снизить температуру.
Дополнительно могут применяться детоксикационные, антигистаминные и иммунокоррегирующие препараты. Чаще всего их применяют, чтобы корректировать сопутствующие патологии (иммунодефицитное состояние, аллергию и др.).
Хирургическое лечение мастоидита
Парацентез (прокол барабанной перепонки). Если барабанная перепонка целая и нет оттока воспалительной жидкости из барабанной полости, проводят парацентез. Прокол нужен, чтобы в дальнейшем промывать ухо и вводить лекарства. Часто после вскрытия барабанной перепонки в разрез устанавливается специальная вентиляционная трубка для дренирования среднего уха.
Парацентез проводится под местной анестезией. После неё пациент самостоятельно применяет ушные капли, содержащие антибиотик или антисептик.
Если ушное отделяемое густое и плохо эвакуируется из наружного слухового прохода, то доктор промывает ухо или чистит его стерильным инструментом (ватником). Нет установленных сроков, когда проводить такой «туалета уха», все индивидуально и определяется врачом. Поэтому так важно после процедуры приходить на осмотры: врач оценивает динамику болезни, выполняет необходимые манипуляции и корректирует лечение. Если динамика отрицательная, возможна госпитализация.
Мастоидотомия. Эту операцию проводят в пролиферативно-альтеративной стадии. Она помогает удалить гнойный очаг и очистить операционную рану. Мастоидотомию выполняют в срочном порядке, иногда без специальной подготовки. В ходе операции обнажается сосцевидный отросток и удаляется поражённая кость.
Послеоперационная рана не зашивается в конце операции, а ведётся открыто и требует ежедневных перевязок. Они болезненны, поэтому проводятся под обезболиванием. Рана закрывается (накладываются швы), когда прекращается отток гноя, возникают признаки заживления (грануляции — разрастание сосудов в виде клубочков) и улучшается слух на больной стороне. Удалить швы можно в амбулаторных условиях без дополнительной подготовки и обезболивания. В среднем лечение мастоидита длится 14 – 21 день.
Лечение антрита
Лечение антрита у новорождённых и грудных детей чаще всего хирургическое, особенно если состояние ребёнка быстро ухудшается. Только на ранних стадиях можно попытаться лечить антрит консервативно или с помощью парацентеза.
У маленьких детей прооперированная область восстанавливается быстрее. Это связано с менее развитой костной структурой вокруг пещеры сосцевидного отростка и меньшим объёмом хирургического вмешательства.
Прогноз. Профилактика
У пациентов со сниженным иммунитетом и пожилых людей внутричерепные осложнения протекают вяло. Поэтому важно при первых симптомах обращаться к врачу. При подозрении на внутричерепные осложнения мастоидита нужны консультации невролога и нейрохирурга.
Профилактикой мастоидита является своевременное и адекватное антибактериальное лечение гнойного среднего отита и заболеваний, которые могут его вызвать. Не следует принимать антибиотики без назначения врача — не все они эффективны против возбудителя воспаления в среднем ухе.
Сфеноидит
Введение
Общие сведения об этой группе заболеваний, а также о строении и функциях околоносовых придаточных пазух (параназальных синусов) представлены в обзорном материале «Синусит».
Глубоко внутри черепной коробки находится крупная воздухоносная костная структура – т.н. основная кость (клиновидная, сфеноидальная), одна из наиболее сложно устроенных костей человеческого организма. Пневматизированная пазуха, называемая сфеноидальным или клиновидным синусом, занимает бо́льшую часть объема основной кости; расположена эта пазуха примерно в центре черепа, изнутри выстлана тонкой слизистой оболочкой и может быть разделена костной перегородкой на две условные, более или менее симметричные половины, которые выходят через соустье в сфеноэтмоидальный карман носовой полости. Перед клиновидной костью расположен решетчатый лабиринт, сзади и сверху – внутричерепные пространства, занимаемые головным мозгом; в частности, верхняя часть клиновидной кости имеет обособленное углубление сложной формы (т.н. турецкое седло), предназначенное для гипофиза.
, – воспаление слизистой оболочки клиновидных синусов, один из четырех основных вариантов синусита.
В силу труднодоступного глубокого расположения клиновидных пазух сфеноидит является наиболее сложным и наименее изученным синуситом. Кроме того, сфеноидит принято считать самой редкой (не более 5% от всех случаев) локализацией воспаления в околоносовых придаточных пазухах. При этом точных эпидемиологических данных нет. Сообщается, что практически всегда воспаление сфеноидальных пазух выступает как элемент полисинусита, т.е. сопровождает или является вторичным следствием воспаления верхнечелюстных синусов (гайморит), лобных (фронтит) или, чаще всего, решетчатых (этмоидит). В предыдущие десятилетия сфеноидит практически отсутствовал в медицинской отчетной документации как самостоятельная нозологическая единица.
Однако в последнее время появляются публикации, основанные, например, на результатах посмертной аутопсии (вскрытия) и патоморфологических исследований. Согласно этим работам, признаки свежего, хронического или перенесенного в прошлом воспалительного процесса обнаруживаются в клиновидных пазухах примерно в 10% случаев. Очевидно, что это коренным образом опровергает представления о сфеноидите как о редкой ЛОР-патологии.
Очевиден также дефицит исследований, посвященных сфеноидиту, – его этиопатогенетическим, клиническим, эпидемиологическим, возрастным аспектам. Этот дефицит ощущается как в отечественной, так и в мировой оториноларингологии, и нет сомнений в том, что «белые пятна» будут быстро заполняться достоверными научными данными. Скажем, в периодике последнего десятилетия уже отмечается, что сфеноидит на самом деле встречается чаще фронтита (воспаление лобных пазух) и главная проблема заключается в диагностике.
Причины
Реснитчатый эпителий устроен таким образом, чтобы слизистый секрет продвигался из пазухи в одном направлении – к дренажному устью, откуда он эвакуируется через носовые ходы. Однако местная иммунно-воспалительная реакция на инфекционные токсины и/или аллергены приводит к отеку и значительному утолщению слизистой. Анатомическое строение этмоидальной и сфеноидальной костей, несущих задние параназальные синусы, является весьма сложным; кроме того, в индивидуальных случаях широко варьирует площадь просвета, форма и, в целом, проходимость соустий. Поэтому всегда есть вероятность того, что воспаление в этой зоне разовьется по принципу «замкнутого круга»: отек сокращает возможность естественной вентиляции и эвакуации секрета через сузившийся канал, что приводит к застою и тканевой гипоксии, нарушая многочисленные функции слизистой оболочки, в т.ч. моторную функцию. При повышенной, в ответ на воспаление, экссудации это способствует быстрому накоплению и повышению вязкости секрета, что, в свою очередь, может полностью закупорить пазуху и привести к ее нагноению.
Описанный механизм является общим для всех риносинуситов и объясняет тот факт, что абсолютное их большинство развивается на фоне и вследствие острых респираторных вирусных инфекций (ОРВИ ). Вентиляционно-дренажная функция соустья почти у половины пациентов, – например, с острой катаральной формой, – остается частично сохранной, но именно «частично».
Первичные бактериальные или грибковые синуситы встречаются лишь в 1-2% случаев (инфекция может попасть в стерильный синус при интенсивном высмаркивании и дальнейшем восходящем распространении патогена, реже гематогенным или лимфогенным путем), однако устойчиво растет доля полимикробных и комбинированных инвазий, присоединяющихся к первичному инфекционно-воспалительному процессу вирусной этиологии. В литературе упоминается также протозойный сфеноидит (вызываемый микроорганизмами подцарства простейших), но это скорее теоретическая возможность.
Основными факторами, повышающими риск сфеноидита, являются:
Симптоматика
Клиническая картина собственно сфеноидита (в отличие от симптоматики прочих синуситов и полисинуситов) изучена недостаточно. Различают острое и хроническое течение, экссудативную и продуктивную формы, – но это, опять же, касается скорее синуситов вообще.
Острый сфеноидит протекает в экссудативной форме: катаральной, серозной или гнойной.
Хронический, кроме того, может приводить к значительным гистологическим и патоморфологическим изменениям: различают гиперпластический, полипозный, гнойно-полипозный, кистозный, смешанный варианты.
Выделения из полости носа значительно варьируют по количеству, оттенку, реологическим свойствам (вязкость, плотность), запаху. Ряд больных отмечают постоянный неприятный привкус во рту, что обусловлено стеканием скопившегося экссудата по задней стенке глотки.
Один из наиболее типичных признаков сфеноидита – головная боль тянущего, ноющего, давяще-распирающего характера, локализованная «за глазами», «где-то в глубине головы», с иррадиацией в затылочные и/или теменные зоны. Во многих случаях болевой синдром усиливается после ночного сна и не облегчается (в отличие от боли при других синуситах) применением местных сосудосуживающих средств.
Температура при сфеноидите остается, как правило, на субфебрильном уровне (исключение составляются бурные бактериальные инфекционно-воспалительные процессы, которые могут проявляться симптоматикой тяжелой интоксикации и лихорадочным состоянием).
Отмечается выраженное в той или иной степени общее недомогание, снижение аппетита, настроения, работоспособности, нарушения сна, слабость и другие неспецифические симптомы инфекции. Хронический сфеноидит в периоды ремиссии может протекать малосимптомно, хотя головные боли присутствуют практически всегда.
Возвращаясь к вопросу об анатомической позиции клиновидного синуса, следует отметить следующее. Непосредственное соседство с крупными нервными узлами (в частности, с перекрестом зрительных нервов) и ключевыми структурами головного мозга делает сфеноидит очень опасным в плане осложнений, – вероятно, самым опасным из всех синуситов. К известным и неоднократно описанным осложнениям относятся (флегмона глазницы), поражения зрительного нерва с исходом в косоглазие или тотальную слепоту, полное выпадение обонятельных функций (аносмия), воспаление мозговых оболочек (менингит), тромбоз кровоснабжающих сосудов мозга, сепсис, некоторые эпилептиформные синдромы (которые ранее считались этиологически неясными и лишь в последнее время стали гипотетически связываться именно со сфеноидитом – что требует, как и многие другие вопросы, дальнейших масштабных исследований).
Диагностика
В силу неоднократно упомянутых выше причин, диагностика сфеноидита является более сложной, чем распознание синуситов иной локализации. Традиционная рентгенография, которая по сей день остается наиболее часто назначаемой диагностической процедурой при подозрении на гайморит или фронтит, малоинформативна при исследовании сфеноидальных синусов: слишком много структур оказывается на пути рентгеновского излучения, в какой проекции ни делай снимок. Поэтому предпочтительным методом является компьютерная или магнитно-резонансная томография на аппаратах с высокой разрешающей способностью.
Применяется также эндоскопическая диагностика, пунктирование пазухи с отбором материала для лабораторного исследования (гистологического, бактериологического и т.д.).
Однако первым этапом во всех случаях выступает, конечно, сбор жалоб и анамнеза, а также тщательный осмотр ЛОР-органов (ото-, рино- и фарингоскопия).
Лечение
Во многих случаях восстановить надежный естественный дренаж и вентиляцию клиновидной пазухи возможно только хирургическим путем; если это доказано в ходе многопланового обследования, четко сформулировано лечащим оториноларингологом, подтверждено консилиумом или мнениями независимых экспертов – пренебрегать такой возможностью не рекомендуется. В самом деле, паллиативное и симптоматическое лечение (анальгетики, противовоспалительные средства, антибиотики и пр.) не способно устранить первопричины и условия, благоприятствующие рецидивам и обострениям. В случаях своевременного обращения за помощью и принятия решительных действий, – например, беспункционной ЯМиК-катетеризации (введение мягкого латексного катетера в пазуху, если выходное соустье остается проходимым), – удается произвести принудительную эвакуацию скопившегося содержимого и антисептическую обработку, что позволяет надежно прервать острый процесс. Однако консервативное местное лечение сфеноидита, особенно хронического, значительно менее эффективно, чем аналогичная комплексная терапия (включая физиотерапию) других синуситов. При наличии тканевой дегенерации или гиперплазии, новообразований, анатомических деформаций и аномалий ставится вопрос о хирургическом вмешательстве, которое сегодня может быть произведено микроэндоскопическим, эндоскопическим или открытым способом (по конкретным индивидуальным показаниям). Оставлять в центре черепа, – непосредственно под головным мозгом, – подобную мину замедленного действия слишком опасно.