Что будет если неправильно ввести укол в ягодицу
Как правильно поставить укол в домашних условиях другим людям и себе
Бывают ситуации, когда нам или нашим родным прописали лекарства в виде инъекций и нет возможности каждый день ходить в больницу. И если введение внутривенных инъекций лучше доверить медикам, то с внутримышечными уколами может справиться каждый. Но это не значит, что к этой процедуре нужно относиться без внимания. Мы расскажем как правильно и безболезненно сделать укол родным или себе.
Банальное, но важное — подготовьте место и «инструменты»

Не забудьте, кроме тарелки, тщательно вымыть руки. Это гораздо проще и дешевле, чем каждый раз использовать медицинские перчатки.
Подготавливаем ампулу с лекарством

Если лекарство — сухой порошок

Чтобы правильно подобрать растворитель, изучите инструкцию к препарату или уточните название подходящего растворителя у врача или фармацевта. Далее действия таковы:
Вот мы и подошли к самому животрепещущему моменту — как, собственно, ввести набранный в шприц препарат. Делаете вы инъекцию другому человеку или себе, действия мало отличаются.

По той же инструкции можно поставить укол самому себе. Важно только выбрать удобное для себя положение. Их обычно два: стоя у зеркала в пол-оборота и лежа на боку на твердой поверхности (это поможет лучше контролировать процесс).
Совет для нерешительных
Если вам страшно представить, как вы будете втыкать иглу в чужое или в свое мягкое место, то запомните, что главное — соблюсти все правила. Нужно не бояться, действовать спокойно, внимательно и аккуратно, и все пройдет хорошо и для вас, и для вашего пациента.
Для большей уверенности в своих силах можно попрактиковаться на подушке, как это делают студенты-медики.
Популярные ошибки при постановке внутривенных уколов
Эта статья из рубрики «Внутривенные уколы» от автора Елистратова Е.В. (является практикующим хирургом) поможет вам правильно подготовиться к процедуре и избежать ошибок при постановке инъекций. Давайте разберемся, почему уколы внутривенные ставят в вену, в особенностях манипуляций и чем опасно неправильное введение раствора.
Содержание
Показания к постановке внутривенных уколов и места введения инъекций
Внутривенное введение медикаментов практикуют при необходимости получения быстрого эффекта от препарата. Также инъекции в вену назначают в случаях, когда лекарственный раствор запрещен для подкожного применения из-за сильного раздражающего действия.
Если требуется постановка внутривенной инъекции, учитывайте, что препараты вводят в вены, которые расположены близко под кожей. Наши специалисты ДокторМос знают особенности введения укола для каждой зоны. К наиболее популярным местам внутривенных инъекций относятся:
Список зон
Примечания
Область является наиболее популярной для проведения манипуляций.
Место считается вторым по популярности и используется, когда вены на локтевом сгибе плохо прощупываются.
Тыльная сторона кисти
Зона используется только в случаях, если введение инъекции невозможно первыми двумя методами.
Область чаще применяется для введения лекарственных средств в вену грудничкам.
Перед процедурой исключите наличие флебита, атрофии мышц и повреждения тканей в области вены. Учтите, что запрещено проводить инъекции самостоятельно, их делает только медсестра. На внутривенный укол цена доступная, поэтому экономить на услугах специалиста не стоит.
Взывать медсестру
Подготовка к процедуре
Давайте разберемся, что необходимо для проведения процедуры. Качество постановки инъекции зависит не только от знания тонкостей введения лекарства в вену, но и соблюдения всех условий подготовки пациента и рабочего места.
Подготовка пациента
Наши специалисты ДокторМос первоначально исключают вероятность развития аллергии на препарат. При повышенной чувствительности к составу инъекция может оказаться смертельно опасной. Дополнительно уточняется информация о времени приема пищи пациентом (так как некоторые препараты можно использовать на «пустой» или полный желудок).
Организация рабочего места
Правильно подготовленная рабочая зона снижает риск развития осложнения от уколов примерно на 50%. Поэтому перед началом манипуляций убедитесь, что место проведения процедуры соответствует требованиям:
Постановка внутривенного укола начинается с проверки готовности рабочего пространства и срока годности медикамента.
Этапы манипуляций
Для слаженности действий производите процесс введения инъекции по пунктам:
Точное соблюдение последовательности действий снижает риск развития осложнения на 90%. При этом учитывайте, что осуществлять процедуру может только медсестра. ДокторМос советует не экспериментировать и не делать инъекции самостоятельно.
Укол или инъекция: какие виды бывают и можно ли делать самому?
Укол, или правильнее сказать, инъекция — это метод введения в организм человека лекарственных средств. Проводятся инъекции с помощью шприца и полой иглы или посредством безигольного инъектора путем впрыскивания раствора под высоким давлением.
Виды уколов
В медицине выделяется несколько видов уколов. Их классификация основана на том, в какую часть тела вводится раствор. Есть очень специфичные формы инъекций, например, парабульбарная (в область под глазным яблоком). Но ниже пойдет речь о самый часто применяемых разновидностях.
Внутривенные
При внутривенных уколах медикамент вводится сразу в кровяной сосуд. Самое важное здесь — соблюдение санитарных правил. В теории, для этого типа инъекций может использоваться любая вена человека. Но чаще такие уколы ставят в вены локтевой ямки, кисти, предплечья или нижних конечностей.
Главное, чтобы она была хорошо контурированной и с достаточной шириной стенок. Внутривенный укол лучше доверить профессионалу, т. к. в технике введения много нюансов, а неверное выполнение манипуляции чревато серьезными осложнениями.
Внутримышечные
Этот тип уколов встречается чаще всего. Внутри мышцы создается подобие транспортного депо для медикамента, откуда лекарство постепенно распространяется по организму, всасываясь в кровь. Это помогает поддерживать стабильную концентрацию препарата на протяжении нескольких часов и обеспечить тем самым длительный терапевтический эффект.
Для внутримышечных инъекций подходят крупные мышцы, где нет близко расположенных крупных сосудов. Обычно для этого служат ягодичная, дельтовидная мышца или передняя поверхность бедра.
Подкожные
Данный вид уколов еще называют парентальным, что дословно переводится как «минуя кишечник». Это альтернатива приема медикамента перорально, путем проглатывания. Лекарственное средство быстро всасывается из подкожной клетчатки без вреда тканям и изменения осмотического напряжения крови.
Подкожный укол применяется в случае потребности быстрого действия препарата (например, инсулин при диабете), когда пациент без сознания и не может проглотить таблетку, а также при иных препятствиях к глотанию — непроходимость пищевода или желудка, сильная рвота и т. п.
Для такой инъекции должно легко захватываться в складку и не угрожать безопасности сосудов и нервных стволов. Подкожный укол ставится в плечо, но это может быть область над лопаткой, нижняя часть подмышечной области и т. п.
Внутрикожные
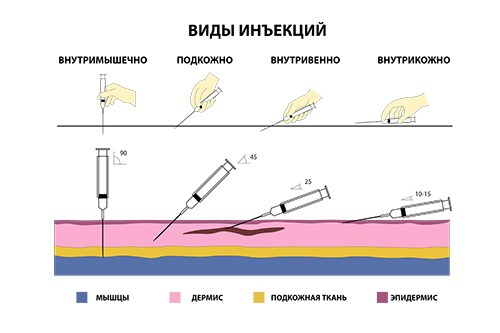
При внутрикожном уколе тонкую иглу под острым углом вводят под роговой слой кожи на небольшую глубину. Если ввод проделан верно, при нажатии на шприц под кожей образуется светлый сферический бугорок до 4 мм в диаметре.
Этот тип инъекции еще называют интракутанным. Он применяется при местной анестезии, определении наличия специфического иммунного ответа организма (например, туберкулиновая проба Манту, пробы на аллергены), тестировании антитоксического иммунитета (например, реакцию Шика на дифтерию) и некоторых других медицинских манипуляциях. Чаще всего местом такой инъекции служит наружная поверхность плеча или передняя поверхность предплечья.
Внутрикостные
Внутрикостное пространство — неотъемлемая часть сосудистой системы. Внутрикостно (интрастернально) могут вводиться все те же препараты, что и внутривенно, скорость лечебного эффекта при этом одинаковая.
Впервые этот метод инъекций был исследован еще в 19 в., широко применялся во время Второй мировой войны, а с 80-х гг. прошлого века входит в рекомендации по педиатрической реанимации. Но по-настоящему широко способ стал применяться лишь в начале 21 в. с изобретением специального аппарата-пистолета для внутрикостной инфузии. Дело в том, что не всегда у медика есть возможность ввести лекарство внутривенно (например, при обширных ожогах, у маленьких детей, если пациент в состоянии шока или клинической смерти). Поэтому внутрикостный тип укола часто незаменим при реанимации больного.
Интрастернально лекарство обычно вводят в большеберцовую, плечевую или лучевую кость. Конечно, такая манипуляция проводится только профессионалом, т. к. при неверном выполнении возможно сквозное пробивание кости, перелом, повреждение хряща и другие осложнения.
Внутриартериальные
Как следует из названия, данный вид инъекции предполагает введение лекарства непосредственно в артерию, обычно лучевую или большеберцовую. Внутриартериальный укол нужен, если лекарство быстро распадается в организме или нужно создать высокую концентрацию лекарство в конкретном органе.
Также этот тип инъекций применяется для введения рентгеновских препаратов для более точного исследования патологий (опухоли, тромба, аневризмы и т. п.).
Какие виды уколов можно делать самому?
Часто пациенты не хотят из-за необходимости пару раз в день ставить уколы ложиться в стационар или ездить в медицинское учреждение на процедуры. Или на приеме у педиатра мама может задуматься, можно ли самой делать уколы ребенку, чтобы не приводить его каждый раз в больницу. Умение поставить инъекцию — полезный навык в экстренных ситуациях, когда нет возможности быстро доставить пациента в больницу. В этом случае с просьбой сделать укол можно обратиться к кому-то из членов семьи, а в совсем отчаянных ситуациях — сделать инъекцию самому себе.
Совершенно ясно, что не все виды уколов можно сделать самостоятельно. Внутрикостные и внутриартериальные инфузии абсолютно исключены без участия врача. У внутрикожных инъекций довольно специфичный круг применения.
Без участия медработника допускается проведение следующих типов инъекций:
Есть ряд общих правил перед проведением самостоятельной процедуры — чистые руки, рабочая поверхность, подготовка всего необходимого заранее. Очень неприятно, когда вы уже вскрыли пакет со шприцем и вдруг поняли, что отсутствует пилка для открывания ампул или ватные шарики.
Выше были описаны части тела, куда можно делать внутримышечный укол, но проще всего — в ягодичную мышцу. Ее перед уколом нужно слегка размять и растянуть, протереть спиртом. Иглу нужно вводить не до конца резким движением под углом ближе к 90 градусам, а поршень шприца опускать как можно медленнее.
Правильный укол подкожно ставится плавно, под углом 45 градусов. Он делается в жировую прослойку. Для инъекции нужно продезинфицировать мягкую ткань и сжать в своеобразную складку. Нужно помнить, что подкожный укол в живот нельзя делать вблизи пупка.
Перед внутривенным уколом необходимо обернуть жгут на 5-10 см выше места инъекции и попросить пациента несколько раз сжать и разжать кулак. Через 30-60 секунд контур вены должен хорошо прощупываться. Если этого не происходит, можно приложить к руке теплую ткань.
Перед процедурой лучше дать пациенту выпить жидкости (при обезвоживании вены очень плохо прощупываются). Если вена видна хорошо и пальпируется, нужно протереть место укола спиртом, ввести иглу под углом 45 градусов по направлению к кровотоку и медленно нажать на поршень шприца. После введения препарата стоит снять жгут. Если вену плохо видно, лучше отказаться от самостоятельного проведения процедуры и обратиться к профессионалу, тем более, что сейчас многие учреждения предлагают эту услугу, а узнать, сколько стоит внутривенный укол на дому, очень просто (к тому же наша команда предлагает выездные услуги).
Возможные осложнения при проведении процедуры
Прежде чем решиться ставить себе укол самостоятельно, стоит оценить риски.
При внутримышечной и подкожной инъекции игла может попасть в сосуд, что приводит к его закупорке — эмболии. Если укол делает непрофессионал, через пару дней после инъекции появляются инфильтраты — болезненные уплотнения, которые возникают из-за несоблюдения санитарных правил или многократного введения препарата в одно и то же место. Более серьезное последствие — абсцесс, который требует вмешательства хирурга и серьезного лечения с антибиотиками.
Уколы внутривенно на дому с нарушением техники чреваты травмой сосуда. На месте ввода быстро появляется гематома, лекарственный препарат частично попадает под кожу, вызывая ожог тканей. Если пункция вены произойдет в месте образования тромба, возможен его отрыв. Особенно опасно при данном виде инъекции занесение инфекции при несоблюдении правил асептики. Возможно, лучше уточнить, сколько стоит внутривенный укол с выездом специалиста, взвесить риски и принять решение.
Общим осложнением при всех типах инъекций являются аллергические реакции на препарат, которые могут быть довольно сильными, вплоть до анафилактического шока.
Как избежать негативных последствий или меры предосторожности
Безусловно, при любых инвазивных процедурах очень важно соблюдать правила гигиены и асептики:
Перед тем как набрать лекарство, нужно встряхнуть ампулу и внимательно следить, чтобы воздух не попал в шприц. Можно потренироваться заранее набирать жидкость в него и удалять лишний воздух. Все необходимое для процедуры нужно приготовить заранее.
Внутримышечные и внутривенные инъекции
В медицинском центре «ПрофМедЛаб» можно сделать укол лекарства в мышцу или в вену. Процедура стоит 200 рублей, шприц с собой приносить не нужно. У наших медсестер «легкая рука», они делают инъекции аккуратно и практически совсем без боли — «как комарик укусил»! Получите консультацию по телефону: +7 (495) 120-08-07.
Вы можете прийти к нам с назначениями от врача из другой клиники или посетить нашего доктора, чтобы он выписал вам нужные препараты.
Зачем делают уколы в вену?
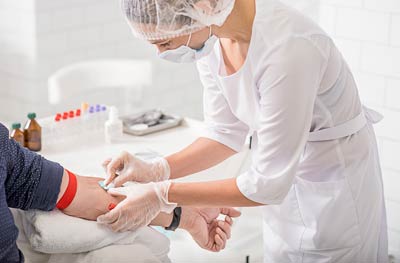
При внутривенном введении действующее вещество сразу попадает в общий кровоток и, минуя печень, доберется до нужного органа. Иногда это имеет принципиально важное значение.
О том, как проходит процедура, все хорошо знают. Медицинская сестра просит пациента положить руку на стол ладошкой вверх и накладывает выше локтя жгут. Вас могут попросить «поработать рукой» — несколько раз сжать кисть в кулак. За счет этого вены еще больше наполняются кровью, набухают, в них проще попасть иглой.
Медицинская сестра вводит иглу и немного потягивает поршень шприца на се6я. Если в шприце появилась кровь — игла попала в вену. Жгут снимают и вводят лекарство. Многие препараты нужно вводить медленно, иначе могут возникнуть неприятные симптомы.
Локтевой сгиб — самое частое место для внутривенных инъекций. Но у некоторых людей вены в этом месте «плохие» или уже «исколоты», и вся кожа в синяках. В таких случаях медсестра может использовать другую вену, например, на тыльной стороне запястья, в области голеностопного сустава.
Зачем делают уколы в мышцы?
Логика внутримышечных инъекций в том, что препарат, который находится в мышце, всасывается в мелкие сосуды и поступает в общий кровоток. Таким образом, лекарство снова минует печень.
Почему препараты вводят в мышцы, если можно сразу в вену?
Некоторые лекарства раздражают стенку вены, это может привести к осложнениям. У некоторых людей вены настолько тонкие, извитые, что внутривенную инъекцию сделать очень сложно. Да и вообще, если есть возможность «уколоть в мышцу», врачи зачастую воздерживаются от того, чтобы «дырявить вены». Ведь частыми уколами их можно «испортить», и в будущем, если внутривенное введение препарата будет действительно необходимо, делать инъекции станет сложнее.
Обычно укол делают в ягодичную мышцу. Нужно знать, в какое место колоть — иначе можно попасть в нерв. Можно делать инъекции самостоятельно в переднюю поверхность бедра — но это не очень удобно.
Для введения вакцин чаще всего используют дельтовидную мышцу, которая находится в области надплечья.
Почему одни люди делают уколы почти без боли, после на коже ничего не остается, а у других получается очень болезненно, и обязательно останется синяк? Ответить на этот вопрос сложно. Просто у одних людей «легкая рука», у других — «тяжелая». Медицинские сестры клиники «ПрофМедЛаб» делают внутривенные и внутримышечные инъекции очень аккуратно. Приходите и убедитесь сами!
Кому нельзя делать уколы? Бывают ли осложнения?
Основные противопоказания к внутримышечным и внутривенным инъекциям:
Если говорить об осложнениях, то самое распространенное из них — синяк на коже. Он может остаться далеко не только из-за того, что медсестра что-то сделала неправильно, или у неё «дрогнула рука». Причиной могут стать ломкие сосуды, плохая свертываемость крови, повышенное артериальное давление. Обычно проблема решается йодной сеткой. Если гематома долго не проходит, нужно посетить врача.
Другие осложнения возникают редко: аллергические реакции на лекарства, тромбофлебит (воспаление стенки вены), эмболия (попадание в вену пузырьков воздуха или частичек масла), нагноение, поломка иглы.
Можно ли заразиться СПИДом, гепатитом и другими инфекциями из-за укола? Такая возможность практически полностью исключена, потому что в современных клиниках используют одноразовые шприцы и иглы.
Если вам нужно сделать укол в мышцу или в вену, приходите в клинику «ПрофМедЛаб». Мы работаем ежедневно, кроме воскресенья. Остались вопросы? Получите консультацию по телефону: +7 (495) 120-08-07.
Все, что вы хотели знать о внутрисуставных инъекциях: 10 вопросов и ответов эксперта
Внутрисуставные инъекции – это не тот метод лечения артроза, который назначают в первую очередь. Гораздо чаще врачи практикуют обезболивание с помощью медикаментов и физиотерапии. Поэтому у людей с заболеваниями суставов всегда много вопросов на эту тему. Рассмотрим наиболее актуальные.
№ 1. Чем внутрисуставные уколы лучше внутримышечных? Или они дают такой же результат?
Внутрисуставные инъекции – более эффективны, чем внутримышечные, поскольку лекарство поступает непосредственно внутрь пораженного сустава. В полость направляют самые разные медикаменты, которые снимают боль и воспаление, восстанавливают хрящевую ткань, становятся протезами синовиальной жидкости. Главное – они действуют адресно. Внутримышечные уколы менее эффективны, так как действующее вещество распространяется по организму с током крови и попадает в сустав в гораздо меньшей концентрации.
Внутрисуставные инъекции попадают точно в цель – действуют на пораженный сустав
№ 2. Есть ли исследования, которые подтверждают эффективность этого метода?
Несмотря на то что метод используется не первый год, во всем мире регулярно проводятся его исследования, а именно тестирование старых и новых препаратов. Особое внимание уделяется препаратам на основе гиалуроновой кислоты и ее синтетическим заменителям, поскольку метод восстановления синовиальной жидкости в суставе считается одним из самых эффективных в лечении остеоартроза.
Из года в год препараты подтверждают высокую эффективность по сравнению с таблетками, снимающими боль и воспаление. Более безопасными и эффективными считаются синтетические аналоги, например «Нолтрекс», не вызывающий аллергии и побочных реакций.
№ 3. Внутрисуставные инъекции делают только в колено?
На практике артроз коленного сустава наряду с коксартрозом встречается чаще всего, поэтому у многих складывается ошибочное мнение, что и уколы делают только в колено. На самом деле методика универсальна и позволяет лечить любой другой крупный сустав – тазобедренный, плечевой, локтевой, запястья и кисти.
№ 4. Какие иглы используют для внутрисуставных инъекций?
Выбор иглы зависит от локализации пораженного сустава. При артрозе кисти или других мелких суставов врачи подбирают тонкие и короткие иглы – по аналогии с инсулиновым шприцем. Для инъекций в плечевой или коленный сустав нужна более длинная игла, которая достанет до полости. Для тазобедренного – она должна быть еще больше, а если у пациента лишний вес, инструмент подбирается индивидуально.
Для внутрисуставных инъекций в разные суставы используют иглы различной толщины и длины
№ 5. Есть ли противопоказания к внутрисуставным инъекциям?
Внутрисуставные инъекции не проводят, если в месте предполагаемого укола есть повреждения кожи или высыпания, воспаление. Процедуру откладывают, когда пациент болеет инфекционным заболеванием, в том числе гриппом или простудой. Нельзя также вводить препарат, на компоненты которого у человека есть аллергия или непереносимость.
№ 6. Укол в сустав – это больно?
По отзывам пациентов, ощущения при внутрисуставных инъекциях примерно такие же, как и при внутримышечных. Если техника соблюдена, игла преодолевает мягкие ткани, не задевает ни нервы, ни кости. Препарат вводят медленно. Чем ниже болевой порог, тем больший дискомфорт испытывает человек. Но в целом процедура вполне терпима. При необходимости проводится анестезия.
В видео вы увидите, как на практике вводят внутрисуставный препарат:
№ 7. Как делают укол в сустав?
Существует несколько методик. Для плечевого сустава есть две точки доступа. Укол в колено делают одним способом, а если возникает необходимость откачать жидкость, врач может выбрать одну из трех доступных точек. Чтобы точно попасть в полость сустава, часто прибегают к помощи УЗИ. Особенно актуально это при лечении артроза тазобедренного сустава, который обладает сложной конфигурацией сам по себе и имеет сложный доступ.
После инъекции пациента просят сделать несколько движений, чтобы препарат равномерно распределился по хрящевым поверхностям. Затем накладывают тугую повязку или закрывают место инъекции стерильной салфеткой.
Восстановительный или реабилитационный период после внутрисуставных инъекций отсутствует
№ 8. Не будет ли заражения сустава?
Если внутрисуставные инъекции выполняет квалифицированный специалист с соблюдением правил асептики, никаких побочных явлений не бывает. Перед процедурой врач обрабатывает руки, надевает перчатки, шприц достается из стерильной упаковки. Кожа протирается стерильной салфеткой, а по окончании процедуры – еще одной. При соблюдении этих правил риск осложнений отсутствует. Протезы с обеззараживающими ионами серебра в составе более безопасны.
№ 9. Какой врач может делать уколы в суставы?
Как правило, уколы в суставы делают ортопеды, но выполнять эту процедуру могут также врачи другой специализации – хирурги, ревматологи и даже спортивные врачи. Главное – наличие медицинского образования, отличное знание анатомии и практическая подготовка.
№ 10. Какие препараты вводят в сустав и с какой целью?
Существует несколько типов препаратов, которые вводят в сустав с разной терапевтической целью. Анестетики быстро и ненадолго снимают боль, поэтому их используют в сочетании с другими медикаментами. Глюкокортикоиды снимают воспаление на период от недели до месяца. Вводить в сустав их можно не чаще, чем 3-5 раз в год.
Хондропротекторы восстанавливают хрящевую ткань, а протезы синовиальной жидкости на основе гиалуроновой кислоты или ее синтетических заменителей – раздвигают трущиеся поверхности. Плазма крови пациента, обогащенная тромбоцитами, оказывает комплексное действие, однако плазмотерапия при артрозе применяется не очень часто из-за высокой стоимости метода.
Все больше практикующих ортопедов и ревматологов рекомендуют своим пациентам именно этот метод. Если инъекции анестетиков носят кратковременный характер, то внутрисуставные уколы протезов синовиальной жидкости дают долгосрочное облегчение и избавляют от боли на год-полтора. Наиболее эффективны препараты с высокой молекулярной массой, среди которых «Нолтрекс» занимает лидирующие позиции.