что за диагноз узловая эритема
Что такое узловатая эритема? Причины возникновения, диагностику и методы лечения разберем в статье доктора Загидулина М. В., дерматолога со стажем в 12 лет.
Определение болезни. Причины заболевания
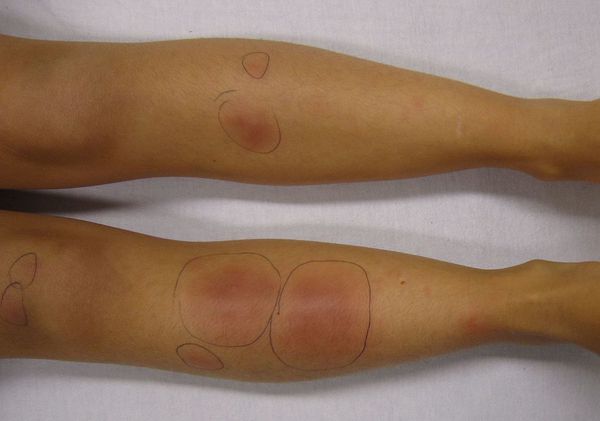
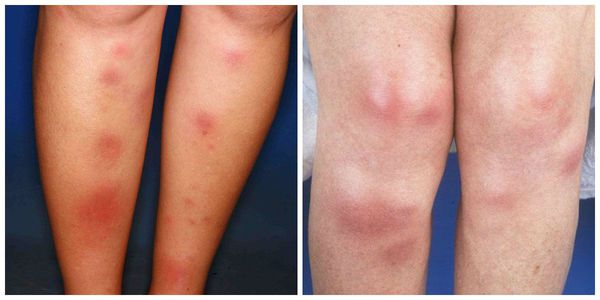
Узловатая эритема — это воспаление подкожно-жировой клетчатки, которое сопровождается появлением болезненных пальпируемых подкожных узелков красного или фиолетового цвета. Чаще всего они появляются на голенях, иногда в других областях.
Таблица 1. Причины узловатой эритемы.
— Беременность
— Ожоги медуз
— Ингаляция дыма у пожарных и др.
К факторам риска появления узловатой эритемы относятся грибковые заболевания, воспалительные заболевания желудочно-кишечного тракта, нарушения гормонального фона, туберкулёз, приём различных лекарственных средств [2]
Важную роль играют провоцирующие факторы, такие как смена климата, переходное время года, стрессы, перепады температуры (переохлаждение), варикоз нижних конечностей и др. Заболевание имеет сезонность, обычно появляется ранней весной и поздней осенью, что обусловлено частыми простудными заболеваниями, ангинами, снижением иммунитета.
Симптомы узловатой эритемы
Начало заболевания, как правило, острое. Появляются предвестники болезни: температура тела 38-39 °C, усталость, недомогание, боль в суставах, головная боль, тошнота, кашель, диарея. Затем внезапно возникают красные узелки на коже передней поверхности голеней (это их самая частая локализация), а также в области коленных и голеностопных суставов. Как правило, они располагаются симметрично. Диаметр узлов 1-5 см.
Патогенез узловатой эритемы
Кожа — это показатель здоровья всего организма, поэтому любые изменения должны направлять врача и пациента на поиск их причины.
В результате возникает избыточная иммунная реакция местного характера, которая характеризуется воспалением и повреждением тканей. Это приводит к образованию узлов на коже.
Можно сделать вывод, что большую роль в процессе развития узловатой эритемы играет чрезмерный иммунный ответ организма на внедрение инфекции, вируса или другого возбудителя. Как это происходит, до сих пор до конца не изучено. И почему организм реагирует так бурно, тоже точно неизвестно.
Классификация и стадии развития узловатой эритемы
По возникновению узловатая эритема бывает двух видов::
Таблица 2. Узловатая эритема по течению и клиническим проявлениям.
Заболевание проходит три стадии:
Осложнения узловатой эритемы
Осложнения узловатой эритемы напрямую связаны с основным заболеванием. Нужно отметить, что и сама узловатая эритема является следствием запущенного процесса в организме.
Опасность острой узловатой эритемы заключается в её переходе в хроническую форму, так как при рецидивирующем характере заболевания возможно тяжёлое течение.
Диагностика узловатой эритемы
Диагностика узловатой эритемы начинается со сбора анамнеза. При этом необходимо учитывать:
Минимальный перечень лабораторных исследований:
Для исключения воспалительного процесса в организме выполняют следующие исследования:
Дифференциальная диагностика проводится со следующими заболеваниями:
Лечение узловатой эритемы
Как будет проходить лечение, амбулаторно или стационарно, зависит от жалоб пациента, клинической картины и тяжести заболевания.
Показания к госпитализации:
В остальных случаях лечение и необходимое дообследование проводят в амбулаторных условиях.
Лечение включает в себя:
При хроническом течении терапия направлена большей частью на лечение основного заболевания. Оно проводится по клиническим общепринятым рекомендациям. Следует разобраться в причине возникновения узловатой эритемы, выявить возбудителя, тогда врач сможет назначить лечение, которое будет направлено на профилактику рецидивов. В следующие 2-3 месяца после окончания терапии пациентам нужно беречь своё здоровье, так как процесс снова может активироваться.
Прогноз. Профилактика
С целью профилактики узловатой эритемы при возникновении ангин, гайморитов и герпетических инфекций нужно обязательно обращаться к врачу, делать анализы для выявления возбудителя, проходить терапию, специфичную для данного возбудителя. Так можно обезопасить себя от возникновения узловатой эритемы и многих других процессов.
Профилактика рецидивов в первую очередь направлена на полноценное лечение основного заболевания, также важно избегать провоцирующих факторов. После основного лечения следует наблюдаться у дерматолога и необходимых специалистов, продолжать лечение с профилактической целью и проходить полное клиническое обследование до нормализации показателей анализов.
Узловатая эритема: фото, симптомы и лечение заболевания
Узловатая эритема (код по МКБ-10: L52) является достаточно распространенным заболеванием, которым чаще всего страдают беременные женщины. Для данной патологии характерно образование в области бедер, на передней поверхности голеней и на ягодицах узелков среднего размера, диаметром от одного до трех сантиметров. Как правило, появление этих узелков симметрично – они появляются как на правой, так и на левой ноге. При надавливании на узелки у больного возникают болевые ощущения. Отмечается истончение, уплотнение, блеск кожи над ними.
Узловатая эритема возникает не только у беременных женщин, но и у лиц, использующих средства гормональной контрацепции либо страдающих туберкулезом и заболеваниями, вызванными внедрением стрептококковой флоры.
Причины возникновения
Точные причины развития узловатой эритемы на сегодняшний день досконально не изучены. Однако известно, что возникновение данного заболевания может провоцироваться следующими факторами:
Важная роль в клинике узловатой эритемы отводится состоянию кровеносных сосудов нижних конечностей. Вероятность возникновения рецидива эритемы значительно повышается у больных, страдающих тромбофлебитом и варикозной болезнью.
Ввиду повышения нагрузок на сосуды нижних конечностей во время беременности, в этот период жизни женщины риск развития узловатой эритемы также считается повышенным.
Однако известны случаи, когда узловатая эритема возникала при отсутствии видимых причин. По мнению врачей, это может происходить вследствие аллергической реакции, развитие которой вызвал невыясненный аллерген.
Виды заболевания, симптомы
Клиническая картина узловатой эритемы зависит от ее формы, которая может быть острой или хронической.
Острая эритема на начальной стадии проявляется следующими симптомами:
В тоже время у больных отмечается увеличение паховых лимфоузлов, сопровождающееся появлением болевых ощущений при ходьбе либо при повышенных нагрузках на ноги.
Через две-три недели наблюдается постепенная регрессия узелков, они меняют цвет: от багрово-синюшного к зеленоватому, затем желтоватому (как при рассасывающейся гематоме).
Узелки эритемы могут локализоваться на разной глубине под кожей, затрагивая средние и глубокие слои дермального слоя, а также подкожно-жировую клетчатку – в этих случаях может быть диагностирован аллергический васкулит. Увеличение размеров узлов происходит в течение нескольких часов, затем, как правило, происходит остановка их роста.
Хроническая форма узловатой эритемы называется узловатым ангиитом. Возникновение данной патологии чаще всего наблюдается у пациентов женского пола, пожилого возраста, страдающих сопутствующими заболеваниями, вызванными рецидивами хронических инфекционных процессов.
Обострение второй волны узловатой эритемы (рецидив воспалительного процесса) отмечается в осенние или весенние месяцы – климатический переходный период.
Под кожей в области голени происходит образование плотных болезненных уплотнений синюшного оттенка, величиной с грецкий орех. Локализация дерматологических проявлений наблюдается чаще всего на голенях вдоль крупных сосудов, однако в некоторых случаях они могут располагаться и в области бедер. На ногах образуются сильные отеки, у больного возникают сложности с ходьбой.
Характерным признаком при подострой форме заболевания, которая называется мигрирующим гиподермитом Вилановы-Пиньоля, является острое начало воспалительного процесса и появление на ногах нескольких одиночных узелков, расположенных в подкожной жировой клетчатке.
Через некоторое время происходит уплощение узлов, образование плоских образований с различной структурой. Диаметр поверхности инфильтрата может достигать до 20 сантиметров. У пятен отсутствуют четкие границы, интенсивность воспаления поверхности кожи возрастает ближе к центру.
Подобная форма дерматологического образования характерна только для взрослых людей Длительность заболевания может составлять более шести месяцев, после чего на поверхности кожи остаются пигментные пятна, которые постепенно отшелушиваются. Следы от образований не остаются.
Мигрирующая узловатая эритема характеризуется формированием ассиметричных узелковых образований на голенях и стопах. При пальпации чаще всего выявляется болезненность этих высыпаний. На начальной стадии появляется небольшое количество уплотненных образований, в последствии мигрирующих по периферии, что сопровождается повышением температуры тела. Довольно часто возникают рецидивы, особенно при отсутствии своевременного лечения основной инфекции.
В случае повторного развития заболевания больному требуется проведение тщательного обследования дыхательной системы с выполнением развернутой рентгенографии легких.
Нередко подобный дерматологический процесс возникает у больных с саркоидными патологиями, для которых характерна локализация узелковых образований в легких.
Рентгенологическое обследование проводится с целью исключения злокачественного процесса, поражающего паратрахеальные лимфатические узлы, что предоставляет врачу возможность подбора соответствующей терапевтической схемы.
Диагностика
При постановке предварительного диагноза «узловатая эритема» врачи Юсуповской больницы учитывают жалобы пациента, данные анамнеза, результаты объективного обследования. Для его подтверждения или опровержения назначается проведение дополнительных инструментальных и лабораторных исследований:
Схема диагностики подбирается высококвалифицированными специалистами Юсуповской больницы индивидуально для каждого пациента, при этом они учитывают клиническую картину заболевания и другие важные данные.
Лечение, отзывы
Основной целью лечения является устранение выявленного заболевания, которое вызвало развитие данного неспецифического иммуновоспалительного синдрома.
Для лечения основного заболевания инфекционной этиологии назначается применение антибактериальных, противогрибковых и противовирусных средств.
Первичная узловатая эритема требует лечения с использованием лекарственных препаратов следующих групп:
Для быстрейшего регресса симптомов болезни могут использоваться и экстракорпоральные методы – плазмаферез, гемосорбция и лазерное облучение крови.
Кроме того, эффективно проведение местного лечения: на кожу можно наносить противовоспалительные, в частности – гормональные мази, а также компрессы на основе димексида.
Положительные результаты в лечении узловатой эритемы достигаются также при использовании физиотерапевтических методов: магнито- и лазеротерапии, ультрафиолетового облучения в эритемных дозах, фонофореза с гидрокортизоном на пораженные зоны.
Лечение узловатой эритемы в домашних условиях грозит серьезными негативными последствиями, так как у применяемых препаратов имеются побочные эффекты, которые могут нанести существенный урон здоровью больного.
Последствия и прогноз
Сама по себе узловатая эритема не представляет опасности, однако данное заболевание чаще всего сопутствует всевозможным другим серьезным патологиям.
Довольно часто узловатая эритема возникает еще до первых проявлений основного заболевания.
Благодаря своевременному обращению за медицинской помощью к специалисту и комплексному обследованию фоновые заболевания, которые провоцируют развитие узловатой эритемы, выявляются на самых начальных стадиях, что обеспечивает раннее начало терапии и предотвращение развития различных осложнений.
Чаще всего прогноз при узловатой эритеме является благоприятным. В некоторых случаях заболевание может рецидивировать, однако это не представляет угрозы для жизни больного.
Диагностика и лечение узловатой эритемы предлагается в клинике терапии Юсуповской больницы. Ультрасовременное высокотехнологичное оборудование клиники обеспечивает максимально точные результаты диагностики, благодаря которым специалисты Юсуповской больницы имеют возможность подобрать наиболее эффективную схему лечения индивидуально для каждого пациента. Медикаментозная терапия узловатой терапии проводится с применением новейших лекарственных препаратов последнего поколения, обладающих минимальным количеством побочных действий, а также использованием современных методов физиотерапии, которые способствуют быстрейшему выздоровлению больных.
Узловатая эритема
Причины
Это различные инфекционные причины: стрептококковые инфекции (ангина, скарлатина), туберкулез, иерсиниоз, венерическая лимфогранулема, лепра, гистоплазмоз, кокцидиодоз. Одним словом все то, что мы называем «хроническими очагами инфекций».
Неинфекционные: саркоидоз (довольно частая причина эритемы), неспецефический язвенный колит.
Так же нужно отметить и аллергический характер эритемы, который чаще всего возникает на прием сульфаниламидных препаратов (сульфален, сульфодиметоксин), контрацептивов.
Симптомы
Типичным проявлением узловатой эритемы являются плотные узлы, расположенные в нижних отделах дермы или в подкожной клетчатке. Диаметр узлов варьирует от 5 мм до 5 см. Кожа над ними гладкая и окрашена в красный цвет. Элементы узловатой эритемы несколько возвышаются над общим уровнем кожи, их границы размыты из-за отечности окружающих тканей. Быстро вырастая до определенного размера, узлы перестают увеличиваться. Болевой синдром у пациентов с узловатой эритемой может иметь различную выраженность и отмечается не только при пальпации узлов, но и спонтанно. Зуд отсутствует. Уже через 3-5 дней начинается разрешение узлов, которое проявляется их уплотнением и не сопровождается распадом. Характерным для узловатой эритемы является изменение окраски кожи над узлами, что напоминает процесс разрешения синяка. Первоначально красная она становиться бурой, а затем синюшной, зеленоватой и желтой.
Наиболее типичная локализация узлов при узловатой эритеме — это передняя поверхность голеней. Чаще наблюдается симметричность поражения, но возможен односторонний или единичный характер высыпаний. Элементы узловатой эритемы могут встречаться везде, где есть подкожная жировая клетчатка: на бедрах, икрах, ягодицах, предплечьях, лице и даже эписклере глазного яблока.
В большинстве случаев узловая эритема имеет острое начало и сопровождается лихорадкой, анорексией, общим недомоганием, ознобами. Примерно у 2/3 пациентов отмечаются артропатии: боли в суставах (артралгии), болезненность при прощупывании, скованность по утрам. У 1/3 больных узловатой эритемой субъективные симптомы сопровождаются объективными признаками воспаления в суставе (артрита): отечность и покраснение кожи в области сустава, повышение местной температуры, наличие внутрисуставного выпота. Суставной синдром при узловатой эритеме характеризуется симметричным поражением крупных суставов. Возможна отечность мелких суставов стоп и кистей. Общая симптоматика и артропатии могут на несколько дней опережать появление кожных элементов.
Как правило, в течение 2-3 недель происходит полное разрешение узлов узловатой эритемы. На их месте может наблюдаться временная гиперпигментация и шелушение. Одновременно с кожной симптоматикой проходит и суставной синдром. В общей сложности острая форма узловатой эритемы длится около 1 месяца.
Значительно реже узловатая эритема имеет упорно рецидивирующее хроническое течение. Обострения заболевания проявляются появлением небольшого количества единичных синюшно-розовых узлов плотной консистенции, которые сохраняются в течение нескольких месяцев. Кожные проявления могут сопровождаться хронической артропатией, протекающей без деформации суставов.
Диагностика
— УЗИ вен нижних конечностей;
— бакпосев из носоглотки;
— туберкулинодиагностика;
— биопсия узелков;
— рентген органов грудной клетки;
— КТ;
— бакпосев кала.
Лечение
Лечение узловатой эритемы должно начинаться с выявления ее причины, и заключается оно по большему счету именно в устранении этой причины. Однако удается это не всегда. В случаях, когда узловатая эритема связана с инфекционными факторами, показаны антибиотики.
Эффект значительно усиливается при комбинации антибиотиков с небольшими дозами кортикостероидов.
Из физиотерапевтических методов хорошим эффектом при узловатой эритеме обладают: УФО в эритемных дозах, магнитотерапия, лазеротерапия, фонофорез с гидрокортизоном на область воспалительных узлов или пораженных суставов.
Узловатая эритема
Общая информация
Краткое описание
Федеральные клинические рекомендации по ведению больных узловатой эритемой
Шифр по Международной классификации болезней МКБ-10
L52
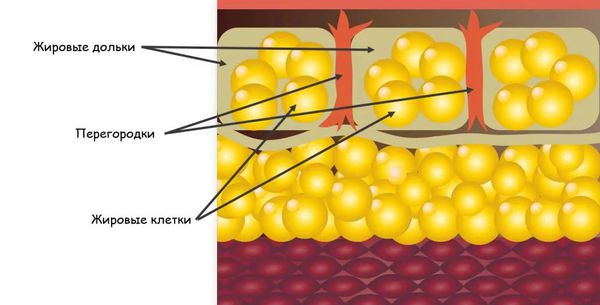
Узловатая эритема (erythema nodosum)– септальный панникулит, протекающий преимущественно без васкулита, обусловленный неспецифическим иммуновоспалительным процессом, который развивается под влиянием разнообразных факторов (инфекций, медикаментов, ревматологических и др. заболеваний).
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Узловатую эритему классифицируют в зависимости от этиологического фактора, по характеру течения процесса и стадии узла [7]. Формы и варианты течения заболевания представлены в таблице 2.
Таблица 2. Формы и варианты течения узловатой эритемы [7,11].
| По наличию этиологического фактора | По степени выраженности, течению и давности воспалительного процесса | Клиническая характеристика варианты течения. |
| Первичная (идиопатическая)-основное заболевание не выявлено |
вторичная – выявлено основное заболевание
Подострая
(мигрирующая)
Хроническая
Сопутствующие проявления: температура до 38-39°С,слабость,головная боль, артралгии/артрит
Заболеванию, как правило, предшествуют астрептококковые тонзиллиты/фарингиты вирусные инфекции. Узлы бесследно исчезают через 3-4 нед без изъязвлений. Рецидивы редки.
Клинические проявления аналогичны острому течению, но с менее выраженным асимметричным воспалительным компонентом.
Дополнительно могут появляться единичные мелкие узелки, в том числе и на противоположной голени. Отмечается периферический рост узлов и их разрешение в центре. Заболевание может длиться до нескольких месяцев.
Упорное рецидивирующее течение, обычно у женщин среднего и пожилого возраста,нередко на фоне сосудистых,аллергических,воспалительных,инфекцион-ных или опухолевых заболеваний. Обострение возникает чаще весной-осенью. Узлы локализуются на голенях (на передне-боковой поверхности), величиной с грецкий орех с умеренной болезненностью и отечностью голеней/стоп. Рецидивы длятся месяцами, одни узлы могут рассасываться, другие появляться.
Этиология и патогенез
Заболеваемость узловатой эритемой (УЭ) составляет в разных странах от 1 до 5 случаев на 100000 населения в год [1].
УЭ может возникнуть в любом возрасте, но в большинстве случаев наблюдается у лиц 20–40 лет. Заболевание встречается у женщин в 3–6 раз чаще, чем у мужчин, хотя до пубертатного периода гендерное распределение примерно одинаково. Расовые и географические различия заболеваемости УЭ зависят от распространенности заболеваний, которые могут провоцировать ее развитие.
Несмотря на многочисленные исследования, этиология, патогенез и варианты УЭ изучены недостаточно. В настоящее время дискутабельной проблемой является определение характера воспалительных изменений сосудистой стенки и/или подкожной жировой ткани при УЭ 3.
Этиологическими агентами УЭ могут быть разнообразные факторы, включающие инфекции, лекарственные препараты, хронические заболевания (Таблица 1).
Таблица 1. Факторы, провоцирующие развитие УЭ [2–4].
| Факторы | Частые причины | Редкие причины |
| Инфекционные агенты | Streptococcus группы А Coccidioides immitis Yersinia, Salmonella, Campylobacter | Chlamydia pneumonia, Chlamydia trachomatis Mycoplasma pneumonia Mycobacterium tuberculosis Brucella melitensis Гепатит В (инфекция или вакцина) Вирус Эпштейна-Барр Цитомегаловирус ВИЧ-инфекция Протозойные инфекции (амебиаз, аскаридоз, трихомоноз и др.) Грибковые инфекции (кокцидиомикоз, гистоплазмоз и др.) |
| Лекарственные препараты | Эстрогены/Оральные контрацептивы Сульфаниламиды Пенициллины Галогены (бромиды, йодиды) | Амиодарон Азатиоприн Дапсон Диклофенак Нифедипин Омепразол |
| Аутоиммунные заболевания | Саркоидоз (синдром Лефгрена) | Болезнь Бехчета Системная красная волчанка Антифосфолипидный синдром Ревматоидный артрит Анкилозирующий спондилоартрит Болезнь Шегрена Неспецифический язвенный колит Болезнь Крона Синдром Свита |
| Гормональный статус | Беременность | Прием контрацептивов |
| Злокачественные новообразования | Острый миелолейкоз Болезнь Ходжкина Рак поджелудочной железы |
Наиболее частой причиной развития УЭ у детей являются стрептококковые инфекции верхних дыхательных путей, с которыми ассоциировано начало заболевания у 28–44% больных [5, 6]. У взрослых развитие УЭ чаще связано с другими инфекционными заболеваниями, приемом лекарственных препаратов, хроническими болезнями – саркоидозом, ревматической патологией, хроническими воспалительными заболеваниями кишечника и т.д. Примерно в 1/5 случаев триггерные факторы УЭ выявить не удается.
Предрасполагающими факторами могут служить: сезонность, переохлаждение организма, застойные явления в нижних конечностях и др. [3, 7].
Патогенез узловатой эритемы.
Разнообразие антигенных стимулов, способных вызвать УЭ, свидетельствует о том, что это заболевание является реактивным процессом, часто с вовлечением органов и систем. Предполагают, что в основе развития УЭ лежат реакции гиперчувствительности III типа (иммунокомплексные) с формированием иммунных комплексов и их отложением вокруг венул перегородок соединительной ткани (септ) подкожной жировой ткани и реакции IV (замедленного) типа [3]. Показатели выработки реактивных промежуточных форм кислорода активированными нейтрофилами периферической крови при УЭ превышали в четыре раза таковые у доноров. Кроме того, процент клеток, продуцирующих указанные реактивные формы, коррелирует с тяжестью клинических проявлений. Таким образом, эти формы могут участвовать в патогенезе УЭ путем окислительного поражения тканей и стимуляции воспаления в них [3]. Иммунный ответ при вторичной УЭ обусловлен органной патологией, развившейся в рамках основного заболевания [3,7,8].Так, при саркоидозе отмечается накопление CD4+ T-лимфоцитов вследствие иммунного ответа Th-1 типа [9]. Саркоидоз сопровождается высоким уровнем иммунологической активности макрофагов и лимфоцитов в местах развития патологического процесса. По неизвестной причине активированные макрофаги и лимфоциты скапливаются в том или ином органе и продуцируют повышенное количество интерлейкинов-1 (ИЛ-1), ИЛ-2, ИЛ-12, фактора некроза опухоли альфа (ФНО-α) [3,10]. Последний считают ключевым цитокином, участвующим в формировании гранулемы при саркоидозе [3]. У таких больных обнаруживается обмен нуклеотидов ( G-А) в позиции 308 активатора ( промотора) гена ФНО, в то время как у больных УЭ, не ассоциированной с саркоидозом, частота аналогичного аллеля не отличается от контроля [11].
Иммуногенетические исследования, выполненные у пациентов с заболеваниями кишечника, свидетельствуют о выраженной взаимосвязи между развитием УЭ и уровнем ФНО-α, а также о слабой корреляции УЭ с HLA-B15 [11]. В то же, время другими авторами было показано, что при УЭ, вне зависимости от связи с инфекционным агентом, имеют место высокие концентрации ИЛ-6 при незначительном повышении ФНО-α [12,13]. Обнаружена высокая встречаемость УЭ у женщин, имеющих HLA B8, что может указывать на наличие наследственной предрасположенности к данному заболеванию [9].
Клиническая картина
Cимптомы, течение
Появлению УЭ может предшествовать продромальный период продолжительностью 1–3 недель в виде лихорадки, артралгий, повышенной утомляемости.
Высыпания появляются внезапно. Острое появление сыпи может сопровождаться лихорадкой до 38–39°С, головной болью, кашлем, тошнотой, рвотой, болями в животе и диареей. Обычно высыпания располагаются на передне-боковых поверхностях голеней, а также в области лодыжек и коленных суставов. В редких случаях высыпания могут быть более распространенными и располагаться на бедрах, наружной поверхности верхних конечностей, шеи и даже на лице.
Высыпания представлены мягкими, теплыми на ощупь узлами размерами от 1 до 5 см в диаметре. Сначала узлы имеют ярко-красный цвет и слегка возвышаются над кожей. В течение нескольких дней они становятся плоскими, багрово- или пурпурно-красными. В последующем узлы приобретают вид глубокого «синяка» желтоватого или зеленоватого цвета (симптом «синяка»). Такая эволюция окраски узлов («цветение») очень характерна для УЭ и помогает установить диагноз на поздних стадиях развития сыпи.
Границы узлов определяются нечетко из-за отека окружающих тканей. Больные отмечают болезненность узлов, которая может варьировать от незначительной при пальпации до интенсивной спонтанно появляющейся боли.
Длительность существования каждого из узлов составляет около 2 недель, после чего они начинают медленно разрешаться без развития атрофии и формирования рубцов. Изъязвления узлов никогда не наблюдаются.
Появление новых высыпаний продолжается в течение 3–6 недель, но возможно и в течение более продолжительного времени. Длительно существующие узлы на разных стадиях эволюции могут наблюдаться совместно со свежими высыпаниями. Нередки рецидивы.
Часто УЭ сопутствуют субфебрильная температура, слабость, снижение аппетита и миалгии. Артралгии/артриты наблюдается в половине случаев с наиболее частым поражением г/стопных, коленных и л/запястных суставов без развития деформаций и деструктивных изменений. Редко отмечаются лимфаденопатия, спленомегалия и плеврит.
У детей узловатая эритема имеет менее длительное течение, чем у взрослых. Лихорадка сопровождает поражение кожи менее чем у 50% детей, артралгии наблюдаются у незначительного числа больных.
Диагностика
ДИАГНОСТИКА
Диагноз УЭ обычно устанавливается на основании характерной клинической картины. Клиническими критериями диагноза УЭ являются [10]:
1) Мягкие эритематозные или с наличием симптома «синяка» узлы диаметром 1- 5см и четкими границами.
2) Локализация высыпаний преимущественно на переднебоковых поверхностях голеней, реже на бедрах и верхних конечностях.
3) Длительность заболевания менее 6 недель
4) Разрешение узлов без изъязвления или рубцевания.
Проведение гистологического исследования биоптата кожи требуется в редких случаях, обычно при неполном соответствии проявлений заболевания, несоответствии клиническим критериям или при рецидиве болезни. При гистологическом исследовании биоптата кожи выявляют острую воспалительную реакцию в нижних слоях дермы и подкожной клетчатке. В острой стадии заболевания наряду с инфильтративным васкулитом мелких сосудов дермы и подкожной жировой клетчатки в междольковых перегородках выявляют рассеянные скопления лимфоидных и гистиоцитарных клеток с примесью нейтрофилов и эозинофилов. В поздней стадии инфильтрат состоит преимущественно из гистиоцитов, плазматических клеток, лимфоцитов. Местами обнаруживают эпителиоидные и гигантские клетки. Стенки сосудов резко инфильтрированы, выражена пролиферация эндотелия. Абсцессы или некрозы в жировой ткани отсутствуют [11]. Особенностью УЭ являются радиальные гранулемы Мишера, которые состоят из маленьких, четких узловых скоплений гистиоцитов вокруг центральной области, имеющей вид звезды.
Имеются патоморфологические различия острой, подострой и хронической УЭ. При остром течении УЭ морфологические изменения локализуются главным образом в подкожной жировой клетчатке, а в дерме обнаруживается лишь неспецифическая периваскулярная инфильтрация с рассеянными скоплениями лимфоидных и гистиоцитарных клеток. При подостром течении наряду с признаками инфильтративно-продуктивного васкулита мелких гиподермальных сосудов выявляется распространенный воспалительный инфильтрат в междольковых перегородках. Хроническая УЭ проявляется гиподермальным васкулитом средних и мелких сосудов с утолщением стенок и пролиферацией эндотелия капилляров междольковых перегородок. В клеточном инфильтрате, помимо лимфоидных и гистиоцитарных элементов, нередко обнаруживаются гигантские клетки [7].
Успех в диагностике УЭ, в первую очередь, зависит от тщательно собранного анамнеза с указанием сведений о предшествующих заболеваниях, принимаемых лекарственных средствах, заграничных поездках, домашних животных, хобби и наследственных заболеваниях. Алгоритм скринингового обследования больного с УЭ представлен в таблице 3.
Таблица 3.
Скрининговое обследование пациентов с УЭ
1. Опрос больного:
· наличие предшествующей инфекции глотки, кишечника
· прием медикаментов
· наследственная предрасположенность
· патология поджелудочной железы и печени
· зарубежные поездки и пр.
2. Лабораторное обследование:
· общий анализ крови, общий анализ мочи
· биохимическое исследование ( печеночные фракции, амилаза, липаза,трипсин, ферритин, α 1- антитрипсин, кретинфосфокиназа)
· иммунологическое обследование ( СРБ, РФ, ds-ДНК, АНФ, ANCA )
· серологическое исследование ( антистреплолиз, антитела к иерсиниям, семейство Herpesviridae и т.д.)
· внутрикожный туберкулиновый тест
· компьютерной томографии органов грудной клетки (при необходимости проведение компьютерной томографии внутренних органов)
· УЗИ внутренних органов
· биопсия узла (редко)
При УЭ по данным анализов крови количество лейкоцитов обычно нормальное или слегка повышенное, но СОЭ отличается вариабельностью в зависимости от выраженности высыпаний. У детей уровень СОЭ коррелирует с числом высыпаний. Ревматоидный фактор обычно не отределяется. В случаях УЭ, ассоциированной со стрептококковым тонзиллитом/фарингитом, выявляют высокий уровень антистрептолизина-О. Значительное изменение уровня антистрептолизина-О (не менее чем на 30%) в двух последовательно проведенных исследованиях в интервале 2–4 недели указывает на перенесенную стрептококковую инфекцию.
При предположительной связи УЭ с инфекционными заболеваниями проводится серологическое исследование образцов крови на бактериальные, вирусные, грибковые и протозойные инфекции, наиболее распространенные в данном регионе.
При подозрении на туберкулез должны быть проведены туберкулиновые пробы.
У всех больных УЭ должна быть выполнена компьютерная томография органов грудной клетки для исключения заболевания легких как причины УЭ. Выявленная при инструментальном обследовании двусторонняя лимфаденопатия в сочетании с лихорадкой, УЭ и артритом в отсутствие туберкулеза характеризуют синдром Лефгрена, который в большинстве случаев представляет собой острый вариант саркоидоза легких с доброкачественным течением.
Примеры формулирования диагноза: «Вторичная узловатая эритема (ВУЭ) подострого течения, ст II. Хроническая mixt-инфекция в стадии обострения» или
«Идиопатическия узловатая эритема хронического течения, ст. I».
Дифференциальный диагноз
В спектр дифференциальной диагностики УЭ необходимо включать следующие заболевания:
— кольцевидной эритемой
— клещевой мигрирующей эритемой
— эритемой Базена
— гранулематозным саркоидозом
— ревматологическими заболевания (поверхностный мигрирующий тромбофлебит и люпус-панникулит)
— липодерматосклерозом
— рожей
— узелковым полиартериитом
— спонтанным панникулитом
— синдромом Свита
Клещевая мигрирующая эритема, являющаяся одним из первых симптомов Лайм-боррелиоза, развивается на месте укуса клеща и обычно достигает больших размеров (6-20 см в диаметре). Уплотнение чаще появляется в области головы и лица (особенно у детей), характерны жжение, зуд и регионарная лимфаденопатия.
Индуративный туберкулез, или эритема Базена (erythema induratum Bazin), локализуется преимущественно на задней поверхности голеней (икроножная область). Клинически заболевание характеризуется образованием медленно развивающихся, нерезко отграниченных от окружающих тканей узлов, не имеющих островоспалительных признаков и смены окраски кожи, что типично для УЭ. Узлы синюшно-красного цвета, отличаются незначительной болезненностью (даже при пальпации). Со временем узлы нередко изъязвляются, что никогда не наблюдается при УЭ (рис. 3). При рассасывании остается рубцовая атрофия. Заболевают чаще женщины молодого возраста, страдающие одной из форм органного туберкулеза. В сомнительных случаях диагноз подтверждается результатами гистологического исследования. При этом обнаруживают типичный туберкулоидный инфильтрат с очагами некроза в центре. Кожные изменения при тромбофлебите поверхностных и глубоких вен нижних конечностей по своим клиническим проявлениям иногда могут напоминать УЭ. Однако в случае тромбофлебита болезненные уплотнения располагаются по ходу вен и, как правило, имеют вид извилистых тяжей. Обычно развитие острого тромбофлебита сопровождается отечностью пораженной конечности, болями в икроножных мышцах. Отек ног нестойкий, усиливается к концу дня и исчезает в течение ночи. Общее состояние больных страдает мало, в случае инфицирования тромбов возможно повышение температуры тела, сопровождающееся ознобами.
УЭ при синдроме Лефгрена имеет ряд особенностей, к которым относятся:
— интенсивный отек нижних конечностей, часто предшествующий появлению УЭ;
— выраженность артралгий и периартикулярных изменений, преимущественно голеностопных, реже коленных и лучезапястных суставов;
— тенденция к слиянию элементов УЭ;
— преимущественная локализация УЭ на заднебоковых поверхностях голеней, над коленными суставами, в области бедер и предплечий;
— крупные размеры элементов (более 2 см в диаметре);
— нередко повышение уровня антител к иерсиниям и А-полисахариду стрептококка при отсутствии клинических симптомов инфекций, вызываемых этими возбудителями;
— клинические признаки поражения бронхолегочной системы: одышка, кашель, боль в грудной клетке [7].
Люпус-панникулит отличается от большинства других разновидностей УЭ преимущественной локализацией уплотнений на лице и плечах. Кожа над очагами поражения не изменена или может быть гиперемированной, пойкилодермической либо иметь признаки дискоидной красной волчанки. Узлы четко очерчены, размером от одного до нескольких сантиметров, безболезненные, твердые, могут сохраняться без изменений в течение нескольких лет. При регрессии узлов иногда наблюдается атрофия или рубцевание. Для верификации диагноза необходимо проведение комплексного иммунологического обследования (определение комплемента С3 и С4, антинуклеарного фактора, антител к двуспиральной ДНК, криопреципитинов, иммуноглобулинов, антител к кардиолипинам).
Часто УЭ напоминает изменения кожи в дебюте липодерматосклероза. Заболевание представляет собой дегенеративно-дистрофические изменения ПЖК, возникающие у женщин среднего возраста на фоне хронической венозной недостаточности. Характеризуется острым началом с развитием болезненных гиперемированных уплотнений на коже нижней трети голени (-ей), чаще в области медиальной лодыжки. По мере прогрессирования склероза и атрофии ПЖК и переходе процесса в хроническую стадию в очаге поражения отмечается гиперпигментация, индурация кожи вплоть до формирования деревянистой плотности с четкой демаркационной линией. Вышеуказанное приводит к характерной деформации нижней трети голени по типу «перевернутого бокала». В дальнейшем при отсутствии лечения венозной патологии формируются трофические язвы. Полагают, что при наличии характерной клинической картины болезни проведение биопсии не является обязательной по причине плохого заживления кожи и возможного изъязвления в месте взятия образца для гистологического исследования [11].
Рожа (erysipelas) характеризуется яркой клинической картиной, однако в дебюте заболевания часто возникает необходимость дифференциального диагноза с УЭ. Для эритематозной формы рожи, в отличие от УЭ типичны четкие гиперемированные границы, определяется валик по периферии воспалительного очага. Края участка неровные, напоминают очертания географической карты. Воспаленный участок слегка возвышается над уровнем здоровой кожи (но без образования узлов), возможно формирование пузырей с серозным (эритематозно-буллезная форма) или геморрагическим (буллезно-геморрагическая форма) содержимым. Часто наблюдается развитие лимфангиита и регионарного лимфаденита.
При узелковом полиартериите возможно поражение кожи нижних конечностей в виде болезненных узелков красноватого цвета, однако вместе с ними могут наблюдаться сетчатое ливедо и некротические язвы. Кроме поражения кожи узелковый полиартериит характеризуется похуданием, полинейропатией, мочевым синдромом. Морфологически узелковый полиартериит представляет собой некротизирующий васкулит с преобладанием нейтрофильных гранулоцитов в стенке сосуда [9].
Идиопатический панникулит Вебера-Крисчена (ИПн) – редкое малоизученное заболевание из группы диффузных болезней соединительной ткани. Основные клинические проявления – мягкие болезненные узлы, достигающие в диаметре≥2 см, расположенные в ПЖК нижних и верхних конечностей, реже – ягодиц, живота и груди. В зависимости от формы узла ИПн подразделяют на узловатый, бляшечный и инфильтративный [3]. При узловатом варианте уплотнения изолированы друг от друга, не сливаются, четко отграничены от окружающей ткани. В зависимости от глубины залегания их окраска варьирует от цвета нормальной кожи до ярко-розовой, а диаметр колеблется от нескольких миллиметров до 5 см и более. Вначале узлы единичны, затем их количество может увеличиваться, достигая десяти. Узлы обычно спаяны с кожей, но легко сдвигаются относительно подлежащих тканей. Эту форму всегда необходимо дифференцировать от УЭ. Аналогичные процессы могут возникать в подкожно-жировой клетчатке забрюшинной области и сальника, жировой клетчатке печени, поджелудочной железы и других органов. Нередко высыпания сопровождаются лихорадкой, слабостью, тошнотой, рвотой, выраженными миалгиями, полиатралгиями и артритами [3,11].
Лечение
Цели лечения
— достижение ремиссии;
— повышение качества жизни больных.
Общие замечания по терапии
Больным УЭ назначают полупостельный режим.
Основным методом терапии УЭ является устранение провоцирующего фактора [4]. Прием лекарственных препаратов, способных индуцировать УЭ, должен быть прекращен с учетом оценки соотношения риск-польза и на основании консультации врача, назначившего эти препараты. В отношении инфекций и новообразований, которые могут лежать в основе развития УЭ, должно быть проведено соответствующее лечение.
Лекарственная терапия обычно симптоматическая, так как в большинстве случаев патологический процесс спонтанно разрешается. Пациенты должны быть предупреждены о возможной активации процесса в течение 2-3 месяцев. Рецидивы УЭ развиваются в 33–41% случаев, вероятность их развития увеличивается, если триггерный фактор заболевания неизвестен [12, 13].
| Этап диагностики | Схемы лечения |
| I этап- до обследования пациента (первичный прием больного) | Полупостельный режим. Нестероидные противовоспалительные препараты (НПВП): — диклофенак 150мг в сутки в 2–3 приема перорально в течение 1,5- 2-х месяцев (D) [7,11] или — мелоксикам 15 мг в сутки внутримышечно в течение 3 дней, затем 15 мг в сутки перорально в течение 2 месяцев (D) [11,14] Антигипоксанты и антиоксиданты — Этилметилгидроксипиридина сукцинат по 250 мг перорально 3-4 раза в сутки (D) [14] Локальная терапия на область узла — аппликации с 33% раствором Диметилсульфоксидом 2 раза в день в течение 10-15 дней или -Нимесулид 1% гель на очаги поражения равномерным тонким слоем, не втирая, 3–4 раза в сутки в течение 3-х недель (D) [15]. или -клобетазола дипропионат 0,05% мазь 2 раза в день на очаги поражения в течение 1 месяца Ангиопротекторы и корректоры микроциркуляции — троксерутин 2% гель наносят равномерно тонким слоем 2 раза в сутки (утром и вечером) на пораженные участки кожи, осторожно втирая до полного впитывания в кожу (D) [14] |
ВУЭ ассоциированная с А-стреп-тококковой инфекцией глотки
(тонзиллит,фарингит) с ангиной или тонзиллитом.
ВУЭ ассоциированная с микоплазменной или хламидийной инфекцией