ночная гипоксемия что это
Гипоксемия: происхождение и лечение
Состояние из разряда патофизиологических проявлений, что отражает процентное снижение кислорода в артериях, в медицине называется гипоксемией. Общеизвестно, что все молекулярные и химические процессы в организме будут происходить правильно, если кровь в достаточном количестве получает кислород. Без его участия невозможен полноценный транспорт в ткани питательных веществ.
Симптомы гипоксемии свидетельствуют как о дефиците кислорода, так и о серьезных перебоях в работе тех или иных систем и органов. Важно заметить такие проявления и своевременно начать медикаментозную терапию, иначе гипоксии и других осложнений не избежать.
Первоисточниками болезни могут быть:
Последний фактор базируется на недостаточном числе дыхательных экскурсий посредством угнетения центра дыхания. Важной причиной болезни является апноэ, которое развивается через слабость и спадение мышц корсета глотки.
Клинические симптомы
Коварство болезни в том, что она себя проявляет далеко не сразу. В самом начале, когда организм еще активно борется, появляется:
Если меры не приняты, болезнь начинает прогрессировать. И тогда появляются ее поздние признаки:
Лечение
Грамотно разработанная терапевтическая программа включает как неотложную помощь, так и устранение первопричин, что вызывают болезнь.
Неотложная помощь предполагает освобождение рта от слизи и устранение западения языка, непрямой массаж сердца и подключение к системе ИВЛ.
Медикаментозная помощь включает антигипоксическую и антикоагулянтную терапию, инфузионные препараты и лекарства от сердечной недостаточности.
Важную роль играет ингаляция кислородом. Проводится она до уровня сатурации не ниже 85%. Также показана ингаляционная терапия, что быстро создает необходимую степень концентрации медикаментов.
Механизмы гипоксии
Noreen R. Henig, David J. Pierson
Статья опубликована в журнале
Respiratory Care Clinics of North America
Volume 6, Number 4, December 2000
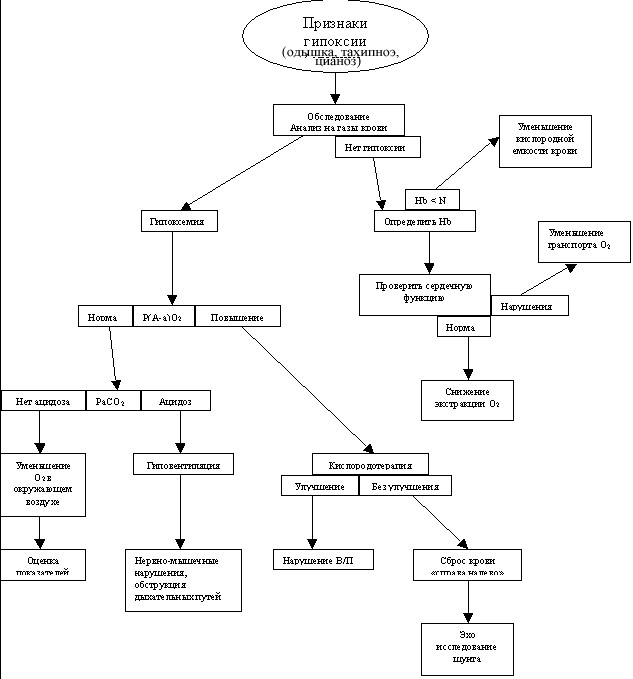
Четырьмя основными механизмами гипоксемии, которые необходимо запомнить каждому студенту медику являются низкий уровень кислорода, гиповентиляция, нарушение соотношения перфузии–вентиляции, сброс крови «справа налево». Если запомнить этот список и понять сами механизмы, то каждый может быстро и легко выявить причину гипоксии у пациента.
Человеческий организм является аэробным. Это значит, что все процессы клеточного метаболизма зависят от уровня молекул кислорода, которые поддерживают основные функции организма. Несмотря на то, что организму необходим кислород, клинически определить субоптимальные потребности очень тяжело и невозможно подсчитать. У пациентов с недостаточной оксигенацией могут наблюдаться цианоз, одышка, сердцебиение, потеря сознания, парестезии, усиление диуреза, гипотермия или боль. pH крови может быть понижен, а уровень лактата повышен в результате анаэробного метаболизма. Все или ни одного из этих признаков могут присутствовать, однако это дело лечащего врача подозревать гипоксию и выявлять ее причину.
В этой статье авторы обсуждают определение гипоксемии, обозревают анатомию легочной системы и этапы доставки кислорода и описывают четыре основные причины гипоксемии с примерами из практики. В заключении будет описан пятый механизм гипоксии, который у человека встречается очень редко. Вследствие того, что поместить кислород в кровоток человека это еще только полдела, авторы описали еще и механизм гипоксии тканей при адекватном обмене кислорода в легких.
Гипоксемия против гипоксии
Гипоксемия – это состояние, при котором парциальное давление кислорода в артериальной крови (РаО2) меньше нормального (менее 60 мм рт. ст.). Если пациент, дышит кислородом, но РаО2 у него ниже, чем ожидается, то необходимо исключить гипоксемию, даже если уровень РаО2 выше 60 мм рт. ст. Гипоксемия возникает вследствие непопадания кислорода в кровь. Гипоксия тканей возникает вследствие того, что клеткам не хватает кислорода для выполнения функции метаболизма. Хотя гипоксемия (слишком маленькое поступление кислорода в кровь) обычно является причиной гипоксии тканей, существуют другие состояния, которые прерывают поступление кислорода в кровь и приводят к гипоксии.
Для того чтобы понять обстоятельства, которые приводят к гипоксемии или гипоксии, необходимо представить путь, который проходят молекулы кислорода из воздуха в ткани, где они используются как топливо для клеток. Во время спонтанного дыхания мозг генерирует сигнал, который ведет к сокращению диафрагмы и расширению грудной клетки. При этом создается отрицательное давление в грудной полости, вследствие чего воздух проникает по дыхательным путям в альвеолы. Молекулы кислорода диффундируют через стенку альвеол в капилляры. В крови большинство кислорода переносится гемоглобином в эритроцитах, в то время как небольшой процент растворяется в плазме. Кровь перекачивается через легкие из правого желудочка сердца и после этого возвращается в левое предсердие и желудочек для того, чтобы оттуда разойтись по телу. По ходу того, как артерии разделяются на более мелкие капилляры, кислород освобождается из гемоглобина и поступает в ткани для питания клеток. Углекислый газ, который является продуктом клеточного метаболизма, диффундирует из тканей в капилляры и проходит по венозной системе в правое сердце. Кровь, насыщенная углекислым газом, проходит в легкие. Таким образом, углекислый газ может диффундировать через альвеолярно–капиллярный барьер, чтобы выйти из организма во время выдоха.
 |
| Рисунок 1. |
Таблица 1. Механизмы гипоксии
Гипоксемия с нормальным Р(А-а)О2
Гипоксемия с увеличением Р(А-а)О2
Гипоксия тканей без гипоксемии
Механизмы гипоксемии
Уменьшение кислорода в окружающем воздухе
Неадекватный транспорт кислорода
Если кислород попал в кровь и связался с гемоглобином, то доставка кислорода к тканям начинает зависеть от сердечного выброса. Отношение сердечного выброса (Qt) и транспорта кислорода (DO2) показано в таблице 2. Уменьшение сердечного выброса может привести к внутренней сердечной дисфункции или внешним сердечным нарушениям. В результате уменьшения или нарушения сердечного выброса развивается гипоксия тканей.
Внутренняя сердечная дисфункция
Первичные заболевания сердца зачастую возникают вследствие патологии коронарных сосудов и ишемической кардиомиопатии. Однако гипертензия, патология клапанов сердца, нарушения ритма и кардиомиопатии неишемической этиологии (алкоголь, вирус) также играют большую роль в дисфункции сердца. У пациентов с признаками гипоксии, при нормальном анализе крови на содержание кислорода, сердечная дисфункция является наиболее частой причиной данного состояния. Хотя при сердечной дисфункции чаще всего пациента госпитализируют, скрытые заболевания сердца часто обостряют основную причину заболевания. Сепсис может ухудшить тканевую гипоксию, связанную с гипотонией. Пациентам необходимо выполнить эхокардиографию, коронарную ангиографию, провести функциональные исследования, такие как стресс тест при подозрении на первичную патологию сердца.
Внешние сердечные нарушения
Неадекватная периферическая экстракция кислорода
Даже если кислород полностью связался с гемоглобином и был доставлен к тканям, то существует два обстоятельства, при которых нарушается утилизация кислорода клетками. Первым является тот факт, что кислород может быть сильно связан с гемоглобином, что препятствует переходу в ткани. Вторым является обстоятельство, при котором происходит интоксикация митохондрий, с помощью которых в клетке происходят процессы метаболизма.
Сродство гемоглобина к кислороду
Сродство гемоглобина к кислороду определяется по форме и позиции кривой диссоциации оксигемоглобина (рис. 6).
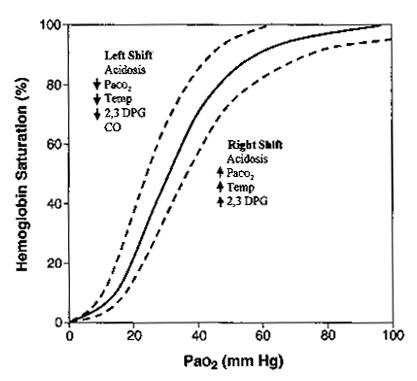 |
| Рисунок 6. Кривая диссоциации гемоглобина. Данная кривая показывает взаимоотношение РаО2 (по горизонтальной оси) с сатурацией гемоглобина (вертикальная ось). Существуют несколько факторов, которые влияют на способность гемоглобина связываться с кислородом. Кривая будет смещаться вправо, указывая на уменьшение связывания кислорода в легких или облегчение отдачи кислорода тканям. Данная картина встречается при ацидозе, гиперкапнии, гипертермии, повышения 2,3-дифосфоглицерата (2,3-ДФГ). Кривая будет отклоняться влево, увеличивая насыщение кислорода в легких и уменьшая отдачу кислорода тканям. Это встречается при алкалозе, гипокапнии, гипотермии, уменьшении 2,3-ДФГ, отравлении угарным газом. |
Когда кривая смещается вправо, сродство снижается и кислорода на грамм гемоглобина становится меньше, хотя на периферии кислород отсоединяется более легко. Когда кривая смещается влево и кверху сродство к кислороду увеличивается. Больше кислорода захватывается в легких где показатель РаО2 высокий, но на уровне тканей, где РаО2 низкий количество доступного кислорода снижается. Алкалоз, гипотермия, гипокапния, уменьшение 2,3-ДФГ приводят к сдвигу кривой влево. При переливании цельной крови происходит уменьшение 2,3-ДФГ, тем самым выражается вредное действие массивных гемотрансфузий. Так как 2,3-ДФГ вырабатывается эритроцитами, эффект обычно кратковременный. Угарный газ не сдвигает кривую влево, но занимает гемоглобиновые мостики и тем самым приводит к гипоксии.
Интоксикация митохондрий
Заключение
Существует большое количество заболеваний, которые могут закончиться гипоксемией. Гипоксемия возникает вследствие одного из этих факторов: снижение кислорода в окружающем воздухе, гиповентиляции, нарушения В/П, сброса крови «справа налево». При обследовании пациента необходимо установить действительно ли у него есть гипоксемия и если это так то необходимо определить Р(А-а)О2. Таким образом, определив газовый состав крови можно провести дифференциальный диагноз и правильно оценить ситуацию. Важно также запомнить, что при подключении более одного механизма необходимо снова и снова оценивать состояние пациента.
Гипоксемия: симптомы и лечение
Страдаете синдромом апноэ сна? Обращайтесь к нам в Центр, мы вам эффективно поможем! Запись по телефону: +7 (495) 775-60-33.
Как проявляется гипоксемия?
Клинические симптомы гипоксемии могут быть ранними и поздними. Ранние отражают компенсацию со стороны сердечно-сосудистой системы, то есть ее попытки приспособиться к этому нарушению: учащенное сердцебиение, артериальная гипертензия и бледность кожи.
Поздние клинические признаки недостатка кислорода свидетельствуют о декомпенсации сердечно-сосудистой, дыхательной и центральной нервной систем – появлении серьезных сбоев в их работе. У пациента появляется синюшный оттенок кожи, липкий пот, двигательное и психическое беспокойство или заторможенность. Неврологические расстройства возникают при давлении кислорода ниже 45 мм рт. ст.
Кислородное голодание у новорожденных
У новорожденных во сне также иногда отмечаются нарушения ритма дыхания и кратковременные апноэ. В легких случаях пауза длится от 10 до 15 сек., а затем ребенок начинает дышать самостоятельно. В более тяжелых ситуациях дыхание отсутствует более 20 секунд, что очень опасно для жизни младенца.
В тяжелых случаях признаками ночного апноэ у детей являются синюшность кожи, губ и ногтей; эти симптомы связаны с ухудшением сердечной деятельности. Повторяющиеся продолжительные эпизоды апноэ приводят к задержке умственного развития. Нарушение угрожает повышением риска синдрома внезапной смерти новорожденных, поэтому требует немедленного лечения.
Как справиться с гипоксемией
Гипоксемия подлежит лечению, и проводить его необходимо, поскольку это состояние далеко не безобидно.
Недоношенный ребенок должен находиться в отделении интенсивной терапии под наблюдением. Для поддержания его дыхания используют реанимационный мешок или маску, иногда проводят искусственную вентиляцию легких. Взрослым пациентам предлагается лечение методом СИПАП. Взрослые люди, страдающие апноэ, могут пройти терапию в Центре медицины сна на базе Клиники реабилитации в Хамовниках.
В настоящее время разработаны усовершенствованные СИПАП-аппараты Prisma Line из новой линейки компании Weinmann, Германия. Их применение позволяет максимально эффективно и комфортно осуществлять лечение всего спектра нарушений дыхания пациентов с синдромом обструктивного апноэ сна.
Страдаете синдромом апноэ сна? Обращайтесь к нам в Центр, мы вам эффективно поможем! Запись по телефону: +7 (495) 775-60-33.
Диагностика хронической ночной гипоксемии
Важность точной диагностики хронической дыхательной недостаточности (ХДН) заключается в том, гипоксемия значительно ухудшает качество жизни, увеличивает частоту осложнений и смертность. В таблице 3 представлены показания к назначению длительной кислородотерапии, являющейся основным методом лечения тяжелой ХДН [47].
Показания к назначению длительной кислородотерапии (ДКТ).
| Показания | PaO2 (мм.рт.ст) | SpO2 (%) | Особые условия |
| Абсолютные | 55%) | ||
| Нет показаний (за исключением особых условий) | >60 | >90 | Десатурация во время сна |
Десатурация при нагрузке
Болезнь легких с тяжелым диспное, уменьшающимся на фоне 02
Более подробно методы диагностики и лечения ХДН приведены в других работах 49. Следует отметить, что ночная гипоксемия может отмечаться как в рамках тотальной ХДН, так и возникать специфически во сне, когда создаются определенные предпосылки для ухудшения вентиляционной функции легких. В рамках данного пособия мы остановимся на особом условии, приведенном в таблице 3: «десатурация во время сна». Как отмечалось во введении, сон является фактором риска манифестации скрытых форм ХДН. В клинической практике встречаются ситуации, когда сатурация в дневное время находится в пределах нормы, а во сне наблюдается выраженная хроническая гипоксемия. Стандартный анализ газов крови в этой ситуации не подходит, так как кровь забирается в состоянии бодрствования. Более того, сон является динамическим процессом, при котором сатурация может изменяться в значительных пределах. Например, в REM-фазе сна создаются дополнительные условиях для развития гипоксемии из-за выраженной мышечной атонии и снижения хеморецепторной чувствительности к гипоксии и гиперкапнии. Таким образом, важно исследовать сатурацию непосредственно во сне и в течение всего сна. Это с успехом позволяет делать МКП. Проведение МКП показано у пациентов с симптомами, характерными для хронической ночной гипоксемии:
· затрудненное дыхание, одышка или приступы удушья в ночное время;
· частые пробуждения и неосвежающий сон;
· учащенное ночное мочеиспускание (>2 раз за ночь);
· разбитость по утрам;
· утренние головные боли;
· выраженная дневная сонливость;
· депрессия, апатия, раздражительность, сниженный фон настроения.
Данные симптомы в значительной степени отмечаются и при апноэ сна, причем часто хроническая ночная гипоксемия (ХНГ) и апноэ сна отмечаются у одного и того же пациента. Этот феномен получил название синдрома «перекреста» и рассматривается ниже.
В настоящее время предлагаются следующие критерии, которые указывают на клинически значимую гипоксемию во время сна: 53:
1. Средняя сатурация сна 


Уважаемые коллеги! Рад сообщить, что возобновляется проведение очных мастер-классов по обучению методам диагностики и лечения синдрома обструктивного апноэ сна. Ниже приведена информация о мастер-классах компаний «Медоксима» и «Спиро Медикал». Можете выбрать подходящее для себя обучение в зависимости от того, на какое диагностическое или лечебное оборудование вы ориентированы. Обращаем Ваше внимание, что количество мест на каждый […]
Уважаемые коллеги! Приглашаем Вас на дистанционный цикл тематического усовершенствования врачей «Диагностика и лечение нарушений сна»
Синдром обструктивного апноэ сна глазами кардиолога
Владимир Трофимович Ивашкин, академик РАМН, доктор медицинских наук:
– Я предоставляю возможность выступить Корнеевой Ольге Николаевне, синдром обструктивного апноэ глазами кардиолога.
Ольга Николаевна Корнеева, кандидат медицинских наук:
– Здравствуйте, дорогие друзья! В Москве сейчас раннее утро, и многие еще только просыпаются. И как раз не случайно первым докладом звучит тема «Синдром обструктивного апноэ сна». Если говорить об определении синдрома обструктивного апноэ сна, то следует сказать, что это состояние, характеризующееся наличием храпа, периодическим полным или частичным спадением верхних дыхательных путей на уровне глотки при сохраняющихся дыхательных усилиях. Это влечет за собой прекращение легочной вентиляции во время сна, поэтому и само название «Синдром обструктивного апноэ сна» обязательно включает в определение, что апноэ и гипопноэ происходит во сне. При этом снижается уровень кислорода в крови, структура сна нарушается, и пациенты испытывают избыточную дневную сонливость.
Напомню терминологию. Храп – это специфический процесс, сопровождающий дыхание человека или животного во сне, который характеризуется выраженным отчетливым, низкочастотным, дребезжащим звуком и вибрацией. Апноэ – это полное спадение верхних дыхательных путей, прекращение воздушного потока (легочной вентиляции) длительностью более 10 секунд при продолжающихся дыхательных усилиях. Здесь формулировка дана для обструктивного апноэ, то есть функция дыхательного центра сохранена.
Есть еще центральное апноэ сна. Врачи с центральным апноэ сна сталкиваются в отделениях реанимации интенсивной терапии, когда у нас угнетен дыхательный центр. Клинически это выражается в виде дыхания Чейн-Стокса или Биота.
Гипопноэ – это неполное спадение верхних дыхательных путей, уменьшение дыхательного потока более 50%, и также снижается насыщение крови кислородом, снижается сатурация более 3%. То есть у нас наблюдаются периоды десатурации, и можно посчитать как индекс апноэ/гипопноэ (о чем я скажу ниже), так и индекс десатурации, это число десатураций в один час, то есть число эпизодов, когда сатурация снижается более чем на 3%.
На слайде вы видите варианты нарушения дыхания со стороны верхних дыхательных путей. Если при нормальном дыхании у нас свободно идет воздушный поток через нос, ротоглотку, то при обструкции верхних дыхательных путей на уровне глотки у нас происходит полное спадение дыхательных путей (нижняя часть рисунка) и мы наблюдаем апноэ. Если это неполное спадение, то гипопноэ.
Храп – это также частичная узость дыхательных путей, однако дыхательный поток менее 50%. Храп у нас может быть как безобидным, так и входить в один их компонентов синдрома обструктивного апноэ сна.
Классификация тяжести синдрома обструктивного апноэ сна основана на суммарной частоте эпизодов апноэ и гипопноэ в час. Сейчас не разделяется отдельный индекс апноэ или индекс гипопноэ. Это все суммируется, так как прогностически неблагоприятные исходы доказаны и для апноэ, и для гипопноэ. 5-15 – это легкая форма, 15-30 – средняя тяжесть эпизодов апноэ плюс гипопноэ в час, и более 30 – это тяжелая форма.
Так же можно оценивать и индекс десатурации. Будет приведен клинический пример, и мы поймем, что порой в рутинной клинической практике, в терапевтическом стационаре проще использовать индекс десатурации, который фактически отражает индекс апноэ/гипопноэ.
Достаточно бурно развивается в последние годы наука о сне – сомнология. Связанно это с тем, что в последние годы подсчитано, что очень распространен сидром обструктивного апноэ сна: 5-7% лиц старше 30 лет в общей популяции страдают данным недугом. Мужчины, понятно, в группе риска, в два раза чаще у них наблюдаются обструктивные нарушения дыхания во сне. С возрастом увеличивается распространенность. Каждый третий мужчина и каждая пятая женщина страдают периодами апноэ во сне. Следует сказать, что в 80-90% случаев синдром обструктивного апноэ сна остается нераспознанным. Если говорить о терапевтическом стационаре, то у 15% пациентов можно выявить синдром обструктивного апноэ сна.
Тема, заявленная в лекции, – взгляд кардиолога, и такая формулировка выбрана не случайно, так как пациенты с сердечно-сосудистыми заболеваниями относятся к группе риска развития синдрома обструктивного апноэ сна. В три раза чаще частота фатальных осложнений от сердечнососудистых заболеваний (смерть от инфаркта и инсульта) и в 4-5 раз чаще распространенность нефатальных сердечно-сосудистых событий. При артериальной гипертензии в 30% выявляется синдром обструктивного апноэ сна, а если у нас рефрактерная к лечению артериальная гипертензия, то в 80% случаев может выявляться синдром обструктивного апноэ сна.
И, по рекомендациям Американского общества кардиологов, синдром обструктивного апноэ сна служит основной причиной развития вторичной артериальной гипертензии. Как правило, данный факт почему-то умалчивается, однако при стойкой рефрактерной артериальной гипертензии мы обязаны исключать синдром обструктивного апноэ.
И риск внезапной сердечной смерти выше, и риск ишемической болезни сердца выше у пациентов с синдромом обструктивного апноэ сна. Конечно же, при морбидном ожирении и у мужчин, и у женщин чаще регистрируется синдром обструктивного апноэ сна. И если говорить о патогенезе синдрома обструктивного апноэ сна, то когда мы засыпаем, снижается тонус мышц глотки, спадаются дыхательные пути, происходит апноэ либо гипопноэ. У нас наблюдается снижение сатурации и острый хронический недостаток кислорода – гипоксемия, что приводит и к нарушениям ритма, и к внезапной сердечной смерти. Кроме того, для больных синдромом обструктивного апноэ сна характерна артериальная гипертония, причем ночная гипертония. При мониторировании давления это пациенты из группы нон-дипперов или найт-пикеров. Нарушается и структура сна, мозг пробуждается, когда наблюдается гипоксемия, увеличивается тонус мышц глотки, открываются дыхательные пути, возобновляется дыхание, пациент засыпает, и вновь по замкнутому кругу у нас развиваются все те патологические процессы, которые я перечислила.
Нарушение структуры сна приводит к тому, что извращается синтез многих гормонов – и тестостерона, и соматотропного гормона, что приводит и к импотенции, и к ожирению. Поэтому это целый клубок проблем, который в последнее время крайне актуален.
Среди причин обструкций верхних дыхательных путей во сне, конечно же, выделяются и анатомические особенности: врожденная узость дыхательных путей, нозальная обструкция (это характерно для детей), аденоиды, увеличенные миндалины. Поэтому если ваш ребенок храпит во сне, не высыпается, раздражительный, плачет, то его также можно протестировать на наличие обструкции дыхательных путей во сне.
Это и анатомические дефекты на уровне глотки, и ожирение (сдавление дыхательных путей извне жировыми отложениями на латеральных областях шеи, увеличение окружности шеи), различные врожденные дефекты верхней, нижней челюсти. При гипотиреозе у нас может наблюдаться обструкция из-за миксоматозного отека глоточных структур, акромегалии. Это далеко не весь спектр причин обструкции дыхательных путей во сне.
Если говорить об ожирении, то вам самим легко у пациента померить окружность шеи сантиметром. Если окружность шеи более 43 сантиметров у мужчин, и более 37 сантиметров у женщин, то можно уже задуматься о наличии синдрома обструктивного апноэ сна, если еще при этом и храпит мужчина или женщина.
Представлены картинки. В норме у нас так выглядит глотка, и при ожирении видим увеличение всех глоточных структур: язычка, мягкого нёба, нёбных дужек. Внутри откладываются жировые отложения, плюс жир по боковым поверхностям также сдавливает извне глотку. И у 60% больных с морбидным ожирением появляется тяжелая форма синдрома обструктивного апноэ сна, когда индекс апноэ/гипопноэ превышает 30 в час.
Конечно, синдром обструктивного апноэ сна вышел за рамки чисто медицинских аспектов. Каждое пятое дорожно-транспортное происшествие связано с засыпанием за рулем. У больных синдромом обструктивного апноэ сна ДПТ случаются в 4-5 раз чаще, чем среднестатистические показатели. И немножко шуточная картинка, но и внутрисемейные отношения тоже страдают, когда храпит либо муж, либо жена. Однако жена по ночам перебирается в другую комнату порой не только, если муж храпит. Доказано, что имеется сильная связь между эректильной дисфункцией и синдромом обструктивного апноэ сна. В связи с тем, что страдает структура сна, нарушается и выработка тестостерона. Доказано, что во время быстрого сна (REM-фаза) в норме у мужчин возникает ночная эрекция, а во время глубоких стадий медленного сна вырабатывается тестостерон. Понятно, что при грубой фрагментации сна, которая наблюдается при синдроме обструктивного апноэ сна, у нас страдают и частота, и эффективность ночных эрекций и снижается уровень тестостерона. Поэтому до 80% лиц, страдающих синдромом обструктивного апноэ сна, имеют эректильную дисфункцию. Кроме того, пациенты с безобидным храпом имеют в 9% случаев эректильную дисфункцию, в то время как если храп служит компонентном синдрома обструктивного апноэ, то 60% больных страдают эректильной дисфункцией. Поэтому, конечно же, это очень большая проблема.
Предлагаем клиническое наблюдение. У нас не герой, а героиня нашего наблюдения, это пациентка 57 лет, которая поступила с жалобами на одышку при физической нагрузке, повышение артериального давления, сердцебиение, перебои в работе сердца, эпизоды редкого пульса, общую слабость, отеки голеней, нарушение сна (это была ее основная жалоба и жалобы ее мужа). Со слов мужа, жена храпит по ночам, он вынужден уходить в соседнюю комнату. Жена также страдала от этого: просыпалась от чувства нехватки воздуха по ночам, утром чувствовала себя разбитой, не выспавшейся, ощущала головокружение.
Из анамнеза известно: с 2005 года страдает артериальной гипертензией, в 2008 году проводила протезирование зубов и после этого стала ощущать шум, боль в левом ухе, головокружение и затруднение носового дыхания. В октябре 2010 года она обратилась в клинику челюстно-лицевой хирургии Первого Медицинского университета. При рентгенографии был выявлен гаймороэтмоидит слева, а при компьютерной томографии придаточных пазух носа – инородное тело в левой верхне-челюстной пазухе. То есть одонтогенный гаймороэтмоидит и инородное тело – это тот стоматологический материал, который у нее остался от протезирования зубов. В 2010 году проведена операция по поводу одонтогенного гайморита – гайморотомия, однако пациентка ненадолго отметила облегчение, у нее все равно сохранялось затрудненное носовое дыхание, наросла слабость, одышка, чувство нехватки воздуха по ночам, нарушился сон, она стала храпеть, стала отмечать редкий пульс и с вышеуказанными жалобами поступила к нам в клинику.
При осмотре оказалось, что пациентка страдает ожирением, индекс массы тела – 30 килограмм на метр в квадрате. Ее ожирение – абдоминальное, окружность талии – более 80 сантиметров, 100 сантиметров. При осмотре полости носа отмечалось искривление перегородки носа. Искривление перегородки носа может служить причиной обструкции верхних дыхательных путей и нарушения дыхательного потока. Отеки голеней, стоп, акцент второго тона над аортой, брадикардия, частота пульса – 48-50 в минуту и артериальная гипертензия – 160 и 90 миллиметров ртутного столба. При обследовании выявлена атерогенная дислипидемия с повышением общего холестерина липопротеидов низкой плотности, гипертриглицеридемия. Конечно же, у пациентов, особенно женщин, мы не исключаем патологию со стороны щитовидной железы. Брадикардия и храп могут быть связаны и с этим, но у пациентки нормальный уровень ТТГ и свободного Т4. На ЭКГ – синусовая брадикардия, 48 в минуту, и косвенные признаки гипертрофии миокарда левого желудочка.
Данный слайд указывает на клинические симптомы обструктивного апноэ сна, и это мы можем использовать в своей клинической практике. Это и указание на храп, указание на остановки дыхания во сне, выраженная дневная сонливость, не освежающий сон, артериальная гипертония, учащенное ночное мочеиспускание, затрудненное дыхание, приступы удушья. В ночное время – отрыжка, изжога, то есть проявление гастроэзофагеальной рефлюксной болезни, ночная потливость, утренние головные боли, снижение потенции и те психологические моменты, которые также наблюдаются при синдроме обструктивного апноэ сна: депрессия, раздражительность, сниженный фон настроения, снижение памяти. И желтым цветом отмечены те параметры, те клинические симптомы, которые имелись у нашей пациентки, и мы с большой долей вероятности могли говорить о наличии синдрома обструктивного апноэ сна.
Конечно же, имелась связь между повторными эпизодами апноэ, гипопноэ во время сна у пациентки. Если посмотреть на патогенез, то при апноэ сна повышена активность ренин-ангиотензин-альдостероновой системы, наблюдается гиперинсулинемия, инсулинорезистентность, что активирует симпато-адреналовую систему, выброс катехоламинов, которые способствуют и увеличению артериального давления, и дисфункции эндотелия. Все это ведет к артериальной гипертензии, к ишемии миокарда, аритмиям. Вклад вносит еще гипоксемия и гиперкапния, снижается доставка кислорода к миокарду. Кроме того, снижение внутригрудного давления увеличивает и потребность миокарда в кислороде. Так происходит связь между сердечно-сосудистыми заболеваниями и синдромом обструктивного апноэ сна.
Как я уже говорила, при суточном мониторировании артериального давления у пациентов с синдромом обструктивного апноэ сна наблюдается не только систоло-диастолическая артериальная гипертония в дневные часы, что выявлялось и у нашей пациентки, но и систолическая, а у части пациентов – диастолическая, артериальная гипертензия в ночные часы, повышение индексов гипертонической нагрузки. Пациентка наша относилась к группе нон-дипперов, то есть у нее отсутствовало адекватное снижение артериального давления в ночное время.
Вспомним, что пациентка жаловалась на редкий пульс, и при Холтеровском мониторировании средняя частота – 53 в минуту, 2000 наджелудочковых экстрасистол. Кроме того, минимальная частота ночной частоты сердечных сокращений – 38 в минуту. Пауз, длительностью более 2 секунд, не выявлено. То есть о признаках синдрома слабости синусового узла пока говорить не приходится.
При эхо-кардиографии признаки гипертрофии миокарда левого желудочка и умеренная дилатация левого предсердия. Пациентка страдает ожирением, и неудивительно, что при ультразвуковом исследовании органов брюшной полости – жировая инфильтрация печени и признаки билиарного сладжа.
Следует сказать, что все-таки золотым стандартом диагностики синдрома обструктивного апноэ сна служит полисомнография. Это метод длительной регистрации различных функций человеческого организма в период ночного сна. Это и электроэнцефалограмма, и электроокулограмма, электромиограмма, движения нижних конечностей – то есть около 10-12 параметров, которые мы оцениваем у пациента, это и храп, и носоротовой поток воздуха, и степень насыщения крови кислородом. К сожалению, не видна картинка, но пациент вынужден ночевать в специальной лаборатории. Для полисомнографической лаборатории требуется как минимум наличие двух комнат: комната, где пациент спит и проходит полисомнографическое исследование, и комната медперсонала и различного оборудования, которое следит за изменением вышеуказанных параметров.
Полисомнографическая лаборатория – достаточно дорогостоящее удовольствие: 2,5 миллиона рублей требуется, чтобы обеспечить одну диагностическую койку. Поэтому продолжается поиск более доступных методов диагностики синдрома обструктивного апноэ сна.
Так выглядит полисомнография пациента, который страдает тяжелой формой синдрома обструктивного апноэ сна. Мы видим в девятом пункте носоротовой поток. В красном квадрате – апноэ, то есть прямая линия, полное отсутствие воздушного потока при сохраняющихся усилиях грудной клетки (10 строка). При этом у нас (12 пункт) падает сатурация крови. В конце периода апноэ видим, что пациент испытывает храп. Также, если посмотреть на первую и вторую строчки, то мы видим, что у нас происходит микроактивация коры головного мозга, то есть пациент как бы просыпается, нарушается структура сна. И так легко можно выявить те или иные нарушения сна у пациента.
Как я уже говорила, полисомнографическая лаборатория – дорогостоящая методика, и в рутинной практике, в общетерапевтических стационарах можно использовать либо системы респираторного, кардиореспираторного мониторинга, что менее дорогостояще, либо мониторинговую компьютерную пульсоксиметрию. Это простой прибор, он одевается на запястье и указательный палец и позволяет длительно неинвазивно осуществлять мониторинг насыщения гемоглобина артериальной крови кислородом и пульса. И рассчитать индекс значимых десатураций, который, как я уже говорила, фактически отражает индекс апноэ/гипопноэ.
Это отчет по пульсоксиметрии нашей пациентки, графики сатураций, пульса, графики десатураций. Видно, что 50% времени у пациентки отмечалось снижение уровня сатурации 88-93%, то есть более чем 3%. Средняя сатурация 93%, минимальная сатурация 82%. И индекс десатураций – 31 в час, на грани между средней и тяжелой формой. Средний пульс – 45 ударов в минуту.
У пациентки синдром обструктивного апноэ сна средней тяжести, и ей показана CPAP-терапия. Клинический диагноз был сформулирован следующим образом. Следует сказать, что мы можем спокойно выносить синдром обструктивного апноэ сна в диагноз, так как в Классификации болезней 10 пересмотра – код G47.3. Мы, практикующие врачи, должны все кодировать.
У пациентки артериальная гипертония, и если вспомнить патогенез, то это гиперактивация ренин-ангиотензин-альдостероновой системы. И конечно же, это пациентка из группы очень высокого риска, ей показана сразу комбинированная антигипертензивная терапия. Здесь препарат выбора – это Ко-диротон – Лизиноприл плюс Гидрохлоротиазид. Вспомним, что у пациентки неалкогольная жировая болезнь печени. Лизиноприл не метаболизируется в печени, гидрофилен, нет метаболизма в жировой ткани, что актуально у тучных пациентов. Он поступает в организм в активной форме, и в комбинации с тиазидными диуретиками ингибиторы АПФ – это одна из самых рациональных и эффективных антигипертензивных комбинаций.
Кроме того, то, чем тревожен синдром обструктивного апноэ сна, – это подъем давления в ранние утренние часы, и, как было показано в ряде работ, Ко-диротон крайне эффективно снижает давление в ранние утренние часы (нижний, красный график).
Также под руководством профессора Драпкиной нами было проведено исследование «Дирижер», неоднократно докладывались результаты на интернет-сессиях. При лечении артериальной гипертензии у больных с метаболическим синдромом, неалкогольной жировой болезнью печени Диротон и Ко-диротон эффективно снижают как систолическое, так и диастолическое давление. Понятно, что Ко-диротон более эффективен в снижении систолического артериального давления, так как это комбинированный препарат.
Следует сказать, что современные подходы к лечению синдрома обструктивного апноэ сна – это общепрофилактические мероприятия: снижение массы тела, отказ от злоупотребления алкоголя, курения. При различных анатомических проблемах с верхними дыхательными путями – это увулопластика. Мы видим на черно-белом слайде, как можно отсечь язычок и устранить причину храпа. Это различные внутриротовые приспособления от храпа при врожденных костных дефектах верхней или нижней челюстей. И CPAP-терапия. CPAP-терапия – это несколько жаргонное сокращение от английских слов «Continuous Positive Airway Pressure», то есть создание постоянного положительного давления в воздухоносных путях. Нагнетается комнатный воздух и поддерживается положительное давление, при этом нет спадения верхних дыхательных путей на вдохе и выдохе. Однако сложность связана с тем, что пациент должен приобрести прибор на длительное пользование и постоянно спать в такой маске. Это часто является причиной того, что пациенты отказываются от проведения CPAP-терапии.
Наша пациентка провела пробный сеанс CPAP-терапии и уже после одной ночи, проведенной в полисомнографической лаборатории, она не храпит, у нее снизился индекс апноэ/гипопноэ с 30 до 5 в час. По этическим причинам мы не можем показать ту фотографию, которую принес нам муж. Он сфотографировал ее во сне, она дома спит в приборе, осуществляется CPAP-терапия, и наша пациентка и ее муж очень довольны.
В заключение следует сказать, что обструктивные нарушения дыхания – достаточно распространенная патология. Пациенты с сердечнососудистыми заболеваниями находятся в группе риска по развитию обструктивного апноэ сна. Золотой стандарт диагностики – это полисомнография, однако можно применять и более дешевые скрининговые методы, такие как кардиореспираторный мониторинг и компьютерная пульсоксиметрия. Современный подход к лечению синдрома обструктивного апноэ сна – это создание положительного дыхания в воздушных путях, CPAP-терапия.

